Mis põhjustab katku. Katku tekitaja. Keskaja muhkkatku kliiniline pilt
Katku põhjustab katkubatsill. Ja looduses on peamised nakkuse reservuaarid närilised ja jäneselised.
Nakkust võivad levitada ka kiskjad, kes röövivad nende liikide loomi.
Katku kandjaks on kirp, kelle hammustus nakatab inimest. Inimeste täid ja puugid võivad samuti nakkust edasi kanda.
Samuti on katkubatsilli tungimine inimkehasse võimalik nakatunud loomade nahkade töötlemisel või katku põdenud looma liha söömisel.
Inimeselt inimesele levib haigus õhus olevate tilkade kaudu.
Inimesel on suur vastuvõtlikkus katku nakatumiseks!
katku sümptomid
Katku sorte on üsna palju, kuid kõige levinum on bubooniline vorm.
Katku iseloomustab järsk, äkiline tekkimine koos tugevate külmavärinate ja palavikuga. Neile lisanduvad pearinglus, nõrkus, lihasvalu, iiveldus ja oksendamine.
Närvisüsteem kannatab, haiged on hirmunud, rahutud, võivad muutuda deliiriumiks, kalduvad kuhugi põgenema.
Rikutud liigutuste koordineerimine, kõnnak, kõne.
Bubonic katku iseloomustab arengu või katku bubo. Selle välimuse piirkonnas tunneb patsient tugevat valu. Bubo moodustab järk-järgult tiheda kasvaja, mille servad on ähmased, puudutades teravalt valusad. Bubo kohal olev nahk on esialgu normaalset värvi, katsudes kuum, seejärel muutub tumepunaseks, sinaka varjundiga ja läikivaks.
Samuti suureneb teiste lümfisõlmede rühmade arv, moodustuvad sekundaarsed buboid.
Kui seda ei ravita, mädanevad, seejärel avanevad ja muutuvad fistuliteks. Seejärel paranevad nad järk-järgult.
Katku tüsistused
Enamikul juhtudel on haigus komplitseeritud DIC-ga, see tähendab dissemineeritud intravaskulaarse koagulatsiooniga.
Kuni 10% patsientidest on jalgade, sõrmede või naha gangreen.
Katku diagnoos
Katku diagnoos põhineb epidemioloogilistel andmetel. Praegu on kõik looduslikud katku kolded rangelt registreeritud. Diagnoosimisel on olulised ka haiguse iseloomulikud kliinilised ilmingud. Samuti viiakse läbi bubopunktaadi ja haavandite eritumise bakterioskoopiline uuring.
katku ravi
Kõigepealt tuleb katku põdenud inimene paigutada nakkushaiglasse.
Peamised ravimid haiguse ravis on antibakteriaalsed ained.
Nakkushaiglast katku põdenud patsiendi väljakirjutamine toimub pärast täielikku paranemist, haigusnähtude kadumist ja kolmekordset bakterioloogilise külvi negatiivset tulemust.
Buboonkatku korral toimub tühjendamine mitte varem kui 1 kuu pärast taastumist.
Tervenenud inimesed on ambulatoorses arvel 3 kuu jooksul pärast viimaste haigusnähtude kadumist.
1. Katku patogeeni morfoloogia
2. Resistentsus katku patogeenidele
3. Bioloogia, kultuurilised omadused
1.Katkviitab eriti ohtlikele infektsioonidele ja on tüüpiline zoonoos loomuliku fookusega. närilised(maaoravad, marmotid, hiired, rotid) on looduses nakkuse reservuaariks ja edastavad seda üksteisele peamiselt kirpude kaudu. Haigestunud närilised (ka kirbude kaudu) võivad nakatuda mees, mis toob kaasa täiendavaid katkupuhanguid inimeste seas.
Morfoloogia:patogeen- yersinia pestis, viitab perekond Yersinia, enterobakterite perekond. See on fikseeritud munakujuline, otsast ümardatud varras, mille suurus on 1,5–2 x 0,5–0,7 mikronit. Kirjeldatakse katku patogeenide polümorfismi koos piklike graanulite, filamentsete ja filtreerivate vormidega.
katku agent ei moodusta eoseid, on kapsliga, on gramnegatiivne, määrdub kergesti aniliinvärvidega (otstes on bipolaarne värvumine intensiivsem). Puljongist saadud määrdudes on katkubakterid paigutatud erineva pikkusega ahelatesse, millel on tavaliselt täpselt määratletud bipolaarsus. 3% soolaga agaril võib leida veidraid kujundeid.
Katku mikroob kasvatamisel kunstlikel toitainetel kõrgendatud temperatuuril (37 °C) moodustub kapslid. Kapsel moodustub kõige paremini niiskel ja kergelt happelisel toitainekeskkonnal. Lipud puuduvad.
2. Jätkusuutlikkus katku tekitaja väljaspool keha keskkonnategurite mõjule on ebavõrdne. Temperatuuri langus pikendab bakterite ellujäämisaega, nad püsivad toidul ja majapidamistarvetel kuni 3 kuud, bubo pusas - 40 päeva, veres ja rögas - 1 kuu või kauem. Temperatuuril 55 ° C surevad nad 10-15 minuti pärast, 100 ° C juures - mõne sekundi pärast. Katkule avaldavad kahjulikku mõju töökontsentratsioonides tavapärased desinfektsioonivahendid (elavhõbekloriid 1:1000, 3-5% lüsooli lahus, 3% karboolhappe lahus, 10% lubjapiima lahus), antibiootikumid (streptomütsiin, tetratsükliin, klooramfenikool). kepp. Katkubakterid moodustavad endo- ja eksotoksiini, sisaldavad kuni 20 antigeeni.
3. Kultuurilised omadused: katku tekitaja fakultatiivne anaeroobne. See kasvab hästi tavalisel vedelal ja toitainekeskkonnal (liha-peptoonagar, puljong) temperatuuril 25-30 "C. Katku mikroobi kasvu stimuleerimiseks on soovitatav lisada naatriumsulfiti, hemolüüsitud verd, mis sünteesivad hingamisteid. ensüümid, toitainekeskkonda.Agarplaatidel on katku mikroobi kasv märgatav juba 24 tunni pärast õrna hallika katte kujul.
Kolooniad agaril vastavad R-vormile (virulentne); koloonia arengu algust leitakse väga väikeste lahtiste tükkide ja seejärel ebaühtlaste servadega lamedate kihiliste moodustiste kujul, mis meenutavad sinaka varjundiga hallikasvalget pitsist taskurätikut. Kolooniaid iseloomustab polümorfism.
Puljongi peal kultuur kasvab helveste kujul, hõljudes, täiesti läbipaistvas vedelikus, mille põhjas on lahtine sete. Katku patogeenid redutseerivad nitritid nitraatideks, kääritavad glükoosi, levuloosi, maltoosi, galaktoosi, arabinoosi, ksüloosi ja mannitooli, moodustades kile, toodavad dehüdraase ja ureaase. Želatiin ei ole veeldatud, indool ja vesiniksulfiid ei moodustu.
65. küsimus. Katku laboratoorne diagnoos
1. Materjali proovide võtmine ja mikroskoopiline uurimine
2. Bakterioloogiline uuring
3. bioloogiline proov
4. Bakterioloogiliste uuringute kiirendatud meetodid
5. Katku laboratoorne diagnoos
1. Katk on äärmiselt nakkav Sellepärast materjali võtmine patsiendilt (eriti kopsuvormi) toodetakse ettevaatusabinõudega. Teostatakse töid koldes täies katkuvastases ülikonnas.
saab laborisse toimetada järgmised materjalid:
Bubo sisu (kopsupõletik);
Tühjendavad haavandid või karbunkuli punktsioonid (katku nahavorm);
Neelu materjal, võetud tampooniga ja röga (kopsupõletik);
Lõikematerjal (laiba elundite tükid, veri);
elusad närilised;
Näriliste surnukehad;
Kirbud närilised;
Toidukaubad.
Materjal tuleb võtta enne ravi. Mikrobioloogilise diagnoosimise tähtsus on tohutu, eriti esimeste katkujuhtumite tuvastamisel. Esialgne diagnoos pannakse paika materjali mikroskoopilise uurimise põhjal, lõpliku aluseks on kultuuri eraldamine ja identifitseerimine.
Mikroskoopiline uuring: määrdumised fikseeritakse täielikult sissekastmisega Inpiforovi vedelik 20 min. Grami plekk nõutav kõigil juhtudel. Samal ajal määritakse määrdumine Loeffleri metüleensinisega, kuna see meetod tuvastab paremini bipolaarsuse.
Bakterioloogiline uuring: uuritava materjali inokuleerimine viiakse läbi agarile, lisades kasvustimulaatoreid (veri, naatriumsulfit). Võõra mikroflooraga tugevalt saastunud materjali (lagunenud laibad, röga) uurimisel lisatakse agarile emajuurvioletti 1: 100 000. Bakteriofaagi esinemise kahtluse korral töödeldakse põllukultuure faagivastase seerumiga. Põllukultuuride inkubeerimine toimub temperatuuril 28 °C. Positiivsetel juhtudel ilmuvad kolooniad iseloomulike "pitsist taskurätikute" kujul 12 tunni pärast. Kui puhaskultuur isoleeritakse otsese inokuleerimisega, tuleb see identifitseerida järgmiste andmete alusel.
Koloonia välimus agaril;
Iseloomulik kasv puljongil;
Tüüpiline mikroobne morfoloogia määrdudes ja negatiivne Gram-määrdumine;
Tüüpiline patoloogiline anatoomiline laboriloomadel, kui nad on nakatunud puhaskultuuriga;
Aglutinatsioon spetsiifilise seerumiga;
Seos konkreetse bakteriofaagiga. Uuring ensümaatilisi omadusi, liikuvust jne toodetakse ainult erijuhtudel diferentsiaaldiagnostika jaoks seotud bakteriliikidega. Faagi test viiakse läbi tahkel söötmel, lisades kultuuri värskele inokulatsioonile tilga faagi ja vedelal söötmel, lisades faagi puljongikultuurile koguses 1/10 kultuuri mahust. Lõplik järeldus tehakse uuritava kultuuri tunnuste kompleksi uurimise põhjal. Samas ei tohiks unustada varieeruvuse fenomeni.
3. bioloogiline proov uurimiseks vajalik. Kõige tundlikumad laboriloomad on merisead ja valged hiired. Bioloogilise proovi seadmiseks nakatatakse loomi intraperitoneaalselt, subkutaanselt või intradermaalselt ning kui materjal on saastunud võõra mikroflooraga, hõõrudes arbestunud nahka.
olenevalt nakkusmeetodi ja patogeeni tundlikkuse astme tõttu surevad loomad katku 3-9 päeval pärast nakatumist, muutused siseorganites hemorraagilise põletiku, hemorraagia kujul: sisse määrded-jäljed elunditelt - palju katku mikroorganisme; nakatunud elundite ja vere kultuurid annavad patogeeni rikkaliku kasvu.
4. Bakterioloogiliste uuringute kiirendatud meetodid. Kasutatakse katku patogeeni kiirendatud tuvastamise meetodit, kasutades katsematerjali sisestatud bakteriofaagi. olulise praktilise tähtsusega objektide uurimiseks: materjal patsiendilt, laibast, väliskeskkonnast. Uuritav materjal kantakse 3 agarplaadile koos hemolüüsitud veri ja emajuurviolet. Esimesel ja teisel agarplaadil sisse uuritav materjal sisestatakse kohe katku bakteriofaagiga (lahjendatud 10 korda). Kolmandale tassile (kontroll) bakteriofaagi ei lisata. tulemused need hakkavad lugema 2,5-3 tundi pärast termostaadi asetamist. Märkimisväärse koguse katku mikroobide olemasolul uuritavas materjalis on 2 tunni pärast näha katku mikroobi esialgse kasvu taustal väikesed bakteriofaagipulgad. Katku kiirendatud diagnoosimise meetod põhineb katku bakteriofaagi võimel kiiresti (30-40 minutit) paljuneda katku mikroobi juuresolekul.
suurt tähelepanu väärib luminestsents-seroloogiline meetod, millega saab õhust, veest, toidust tuvastada katku tekitaja. Faagi tiitri tõstmise reaktsioon (indikaatorfaagiks pakuti katku bakteriofaagi, mis on toodetud Instituudi "Microbe" poolt sisse võrdluskultuurina). Faagi tiitri tõusu reaktsiooni kasutamine katku mikroobide näitamiseks põhineb eksperimentaalsel uuringul; faagitiitri tõstmise reaktsiooni kasutades saab 3-3 Ug h jooksul tuvastada 1 miljon katkupulka.
Uuritava materjalina võib kasutada vett, verd, jäljendeid elunditest, eritist bubost. Materjali kasvatatakse esmalt söötmel, seejärel lisatakse võõrmikrofloora mahasurumiseks emajuurviolett (1 ml 0,1% vesi-alkoholilahust 100 ml söötme kohta) ning seejärel lisatakse katseklaasidesse erineva kontsentratsiooniga faagi.
5. Seroloogilised reaktsioonid praktikas leitud lai rakendus. Neid kasutatakse haiguste puhul, mille puhul kahtlustatakse katku retrospektiivne diagnoos, looduslike katkuallikate uurimisel. Sel eesmärgil kasutatakse ensüümiga seotud immunosorbent-aglutinatsiooni, passiivset hemaglutinatsioonireaktsiooni, kaudset aglutinatsioonireaktsiooni. Ekspressmeetod on luminestsents-seroloogiline, mis võimaldab tuvastada patogeeni uuritavast materjalist 2 tunni pärast.
66. küsimus. Tulareemia põhjustaja
1. Tulareemia põhjustaja morfoloogilised ja kultuurilised omadused
2. Vastupidavus füüsikalistele ja keemilistele teguritele
3. Antigeenne struktuur
4. Tulareemia põhjustaja patogeensus
1 . Tulareemia korral (Francisella tularensis) nagu üks looduslikest fokaalsetest zoonootilistest infektsioonidest iseloomulik bioenoosi kolmik:
patogeen;
Erguti reservuaarid;
Kandjad on verd imevad putukad. Eraldada 3 alamliik tulareemia mikroob:
Nearktika (Ameerika);
Kesk-Aasia;
Holarktika (Euroopa-Aasia).
Bakteri Nearktilist alamliiki iseloomustab erinevalt teistest kõrge patogeensus inimestele ja katseloomadele.
Morfoloogia: tularemia bakterid on väga väikese suurusega - 0,3-0,5 mikronit, mis on võimelised läbima mõningaid bakterifiltreid. Kunstlikul toitainekeskkonnal kasvatamisel on tulareemiamikroobil tavaliselt vorm. oleme väga väike kokk ja loomade organites on see sagedamini kookobakterite kujul.
Kultuurides toitekeskkonnas näitavad tulareemiabakterid polümorfismi, mis on eriti väljendunud Ameerika sordi puhul. Mikroob on liikumatu, eoseid ei moodusta, väikese kapsliga. Kultuurides iseloomulik on lima moodustumine bakterite poolt, mis on kergesti tuvastatav klaasile määrimise valmistamisel. Tulareemia bakterite plekk kõik laboripraktikas tavaliselt kasutatavad värvained, kuid märgatavalt kahvatumad kui paljud bakterid. Grami sõnul tulareemia bakterid värvivad negatiivselt. Elunditelt saadud jäljendite määrdumine värvitakse vastavalt Romanovski-Giemsa, samas erinevad tulareemiamikroobid muust (võõr)floorast õrnema lilla värvuse ja väiksemate suuruste poolest.
Bioloogia, kultuurilised omadused: tulareemia mikroob on kunstlikul toitainekeskkonnal kasvatamise suhtes veider. Tavalisel liha-peptoonagaril ega puljongil ta ei kasva. Mikroobe saab kasvatada munakollase söötmel, lisades tsüstiini ja muid toitaineid, eriti verd. Optimaalne temperatuur on 36-37°C. Ranged aeroobid. Eraldatud kolooniad saadakse mugavalt inokuleerimisega plaatidele Kolmapäev Emelyanova(hüdrolüüsitud kalajahu, želatiin, pärm, naatriumkloriid, glükoos, tsüstiin, agar) või frantsiisi keskkond- (liha-peptoonagar 1% peptooniga, 0,5% naatriumkloriid, tsüstiin, glükoos).
Pärast steriliseerimist lisatakse need söötmed 5-10 ml defibrineeritud küülikuverele. Nendel söötmetel olevad kolooniad on valkjad, sinaka varjundiga, ümarad, sileda servaga, kumerad, siledad, läikivad, hõreda nakatamise korral ulatuvad (mõne päeva pärast) 1-2 mm või enama läbimõõduni.
vedelikus Toitekeskkonnas paljuneb tulareemia mikroob halvemini ja kasvu on täheldatud ainult söötme pinnal, mis on seotud bakteri aerofiilse olemusega. Häid kultiveerimistulemusi saab kas kolloide (kanakollane, agar jne) vedelale söötmele lisades või söödet õhutades. Tulareemia mikroobi võime kääritada süsivesikuid ja alkohole on piiratud. Tulareemia mikroobid fermenteerivad glükoosi, maltoosi ja mõnel juhul levuloosi ja mannoosi happeks. Tulareemiabakterid ei käärita laktoosi, sahharoosi, mannitooli ja mitmeid teisi aineid.
2. Jätkusuutlikkus juurde füüsikalised ja keemilised tegurid: väliskeskkonnas püsib patogeen pikka aega, eriti madalatel temperatuuridel: teraviljas ja põhus temperatuuril alla 0 °C kuni 6 kuud, külmunud loomalaipades - kuni 8 kuud. Looduslikes tingimustes leiti tulareemia patogeene ojade, kaevude veest, aga ka põhust ja muudest objektidest, sellel on suur epidemioloogiline tähendus. Tularemiabakterid ei ole kõrgetele temperatuuridele vastupidavad – keetmine tapab mikroobid koheselt ning kuumutamine temperatuurini 60 °C põhjustab nende surma 20 minuti jooksul. Otsese päikesevalguse toimel surevad tulareemiabakterid 20-30 minutiga, hajutatud valguses säilib nende elujõulisus kuni 3 päeva.
Tulareemia mikroob ei ole vastupidav tavalistele desinfektsioonivahenditele - lüsool, fenool, kloor, sublimaat. Bakterid on eriti tundlikud etüülalkohol ja sellega kokku puutudes surevad nad vähem kui minutiga.
3. Antigeenne struktuur: tulareemia mikroob sisaldab 2 antigeenset kompleksi:
kest (Vi);
Somaatiline (O).
Koos kest patogeeni virulentsus ja immunogeensed omadused on seotud antigeeniga. Vi-aglutinatsiooniga, mis on iseloomulik virulentsetele kultuuridele, sadestub katseklaasi põhja stabiilne aglutinaat, mis loksutades laguneb kergesti väikesteks helvesteks; täiesti avirulentsetele kultuuridele omase O-aglutinatsiooniga sadestub ebastabiilne aglutinaat, mis loksutades laguneb kergesti väikesteks helvesteks või peaaegu homogeenseks suspensiooniks. Tularemia bakterid näitavad antigeensust afiinsus brutsellaga: spetsiifiline kõrge tiitriga tulareemiat aglutineeriv seerum võib aglutineerida brutselli väikestes lahjendustes ja brutsellaseerum võib aglutineerida tulareemiabaktereid. Mõned saprofüütsed bakterid võivad tulareemiaseerumiga osaliselt aglutineerida. Bakteriofagiat võib täheldada tulareemiabakterite muuseumitüvedes, kuid seda nähtust saab tuvastada ainult siis, kui nakatatakse plaatidele spetsiaalselt valitud söötmega.
4. Patogeensus. Närilistelt, puugidelt ja muudelt objektidelt, aga ka haigetelt inimestelt isoleeritud tulareemiabakterite tüvedel on kõrge kahjustuse tase. sarnased omadused, sealhulgas virulentsus. Erinevused on leitud ainult tüvede vahel - Ameerika ja Euro-Aasia. Kunstlikul toitainekeskkonnal kasvatamisel transformeeruvad tulareemiabakterid virulentsest S-vormist avirulentseks R-vormiks, mida nimetatakse SR-variandiks. Nad omavad jääkvirulentsus tulareemia suhtes tundlikele loomadele, nagu valged hiired.
Tulareemia mikroobi patogeensed omadused on peamiselt seotud toksiliste ainetega, milleks on endotoksiinid. Tulareemiamikroob on patogeenne paljudele imetajaliikidele ja eriti närilistele, kuid selle patogeensuse aste ei ole kõigi liikide puhul sama.
Hiired, vesirotid, jänesed, hamstrid, koduhiired ning teised närilised ja putukad näitavad tulareemia suhtes kõige suuremat vastuvõtlikkust ja tundlikkust. Nendel loomadel kulgeb haigus isegi minimaalsete infektsiooniannuste korral vastavalt ägeda septitseemia tüübile, nad eritavad patogeeni suurtes kogustes uriini ja väljaheitega ning surevad siseorganite ja vere ebatavaliselt intensiivse saastumise tõttu bakteritega.
67. küsimus. Inimeste tulareemia laboratoorne diagnoos
Üle poole Euroopa elanikkonnast hävitas keskajal (XIV sajand) musta surmana tuntud katk. Nende epideemiate õudus jäi inimeste mällu mitme sajandi pärast ja jäädvustas isegi kunstnike lõuenditele. Lisaks külastas katk korduvalt Euroopat ja nõudis inimelusid, ehkki mitte sellistes kogustes.
Praegu jääb katkuhaigus alles. Aastas nakatub umbes 2 tuhat inimest. Enamik neist sureb. Enamik nakkusjuhtumeid on täheldatud Hiina põhjapoolsetes piirkondades ja Kesk-Aasia riikides. Ekspertide hinnangul puuduvad tänapäeval musta surma ilmnemiseks põhjused ja tingimused.
Katkutekitaja avastati 1894. aastal. Haiguse epideemiaid uurides töötasid Venemaa teadlased välja haiguse kujunemise, diagnoosimise ja ravi põhimõtted ning loodi katkuvastane vaktsiin.
Katku sümptomid sõltuvad haiguse vormist. Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks, kuna nakkus levib keskkonda õhus olevate tilkade kaudu. Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes patogeenid puuduvad või on neid väga vähe.
Katkuravi on kaasaegsete antibakteriaalsete ravimite tulekuga muutunud palju tõhusamaks. Suremus katku on sellest ajast alates langenud 70%-ni.
Katku ennetamine hõlmab mitmeid meetmeid, mis piiravad nakkuse levikut.
Katk on äge nakkuslik zoonootiline vektorite kaudu leviv haigus, mida SRÜ riikides peetakse koos selliste haigustega nagu koolera, tulareemia ja rõuged (AI).
Riis. 1. Maal "Surma triumf". Pieter Brueghel.
katku agent
1878. aastal avastasid G. N. Minkh ning 1894. aastal A. Yersen ja S. Kitazato üksteisest sõltumatult katku tekitaja. Seejärel uurisid Venemaa teadlased haiguse arengumehhanismi, diagnoosimise ja ravi põhimõtteid ning lõid katkuvastase vaktsiini.
- Haigustekitaja (Yersinia pestis) on bipolaarne liikumatu coccobacillus, millel on õrn kapsel ja mis ei moodusta kunagi eoseid. Kapsli ja antifagotsüütilise lima moodustamise võime ei võimalda makrofaagidel ja leukotsüütidel patogeeniga aktiivselt võidelda, mille tulemusena paljuneb see kiiresti inimeste ja loomade elundites ja kudedes, levides vereringe ja lümfisüsteemi kaudu kogu kehas. keha.
- Katku patogeenid toodavad eksotoksiine ja endotoksiine. Ekso- ja endotoksiinid sisalduvad bakterite kehades ja kapslites.
- Bakteriaalse agressiooni ensüümid (hüaluronidaas, koagulaas, fibrinolüsiin, hemolüsiin) hõlbustavad nende tungimist kehasse. Pulk on võimeline tungima isegi läbi terve naha.
- Maapinnas ei kaota katkubatsill oma elujõulisust kuni mitu kuud. Loomade ja näriliste surnukehades elab kuni üks kuu.
- Bakterid on vastupidavad madalatele temperatuuridele ja külmumisele.
- Katku patogeenid on tundlikud kõrgete temperatuuride, happelise keskkonna ja päikesevalguse suhtes, mis tapab nad vaid 2–3 tunniga.
- Kuni 30 päeva jäävad patogeenid mäda, kuni 3 kuud - piima, kuni 50 päeva - vette.
- Desinfektsioonivahendid hävitavad katkubatsilli mõne minutiga.
- Katku patogeenid põhjustavad haigusi 250 loomaliigil. Enamik neist on närilised. Kaamelid, rebased, kassid ja muud loomad on haigusele vastuvõtlikud.

Riis. 2. Fotol katkubakter - katku põhjustav bakter - Yersinia pestis.

Riis. 3. Fotol katku tekitajad. Aniliinivärvidega värvimise intensiivsus on suurim bakterite poolustel.
php?post=4145&action=edit#
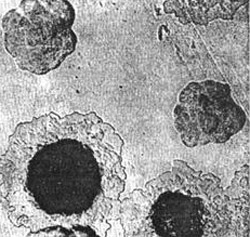
Riis. 4. Fotol katku patogeenid – kasv koloonia tihedal söötmel. Alguses näevad kolooniad välja nagu klaasikillud. Lisaks on nende keskosa tihendatud ja perifeeria meenutab pitsi.
Epidemioloogia
Nakkuse reservuaar
Katkubatsillile on kergesti vastuvõtlikud närilised (marmotid, liivahiir, oravad, rotid ja koduhiired) ja loomad (kaamelid, kassid, rebased, jänesed, siilid jt). Laboriloomadest on nakkusele vastuvõtlikud valged hiired, merisead, küülikud ja ahvid.
Koerad ei haigestu kunagi katku, kuid nad edastavad patogeeni verdimevate putukate – kirpude – hammustuste kaudu. Haigusse surnud loom lakkab olemast nakkusallikas. Kui katkubatsillidega nakatunud närilised langevad talveunne, siis haigus omandab neis varjatud kulgemise ja pärast talveunest saavad nad taas patogeenide levitajateks. Kokku on kuni 250 loomaliiki, kes on haiged ja on seetõttu nakkuse allikad ja reservuaarid.

Riis. 5. Närilised on katku patogeeni reservuaariks ja allikaks.

Riis. 6. Fotol on näha katku tunnuseid närilistel: suurenenud lümfisõlmed ja mitmed nahaalused hemorraagid.

Riis. 7. Fotol väike jerboa on Kesk-Aasia katku kandja.

Riis. 8. Fotol on must rott mitte ainult katku, vaid ka leptospiroosi, leishmanioosi, salmonelloosi, trihhinoosi jt kandja.
Nakatumise viisid
- Patogeenide edasikandumise peamine tee on kirbuhammustuste kaudu (transmissiivne tee).
- Inimese kehasse võib nakkus sattuda haigete loomadega töötamisel: tapmisel, nülgimisel ja lõikamisel (kontakttee).
- Patogeenid võivad sattuda inimkehasse koos saastunud toiduga, nende ebapiisava kuumtöötlemise tulemusena.
- Katku kopsupõletikku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu.

Riis. 9. Fotol on inimese nahal kirp.

Riis. 10. Fotol kirbuhammustuse hetk.
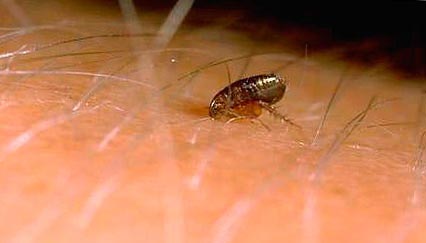
Riis. 11. Kirbuhammustuse hetk.
Patogeeni vektorid
- Patogeenide kandjad on kirbud (looduses on neid lülijalgseid rohkem kui 100 liiki),
- Patogeenide kandjad on teatud tüüpi puugid.
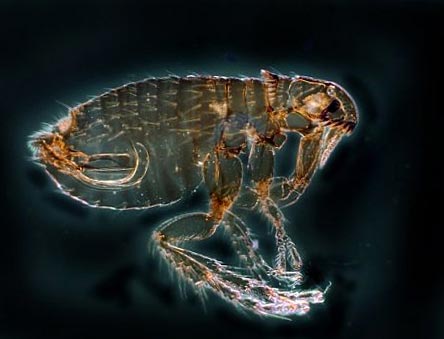
Riis. 12. Fotol on peamiseks katku kandjaks kirp. Looduses on neid putukaid rohkem kui 100 liiki.

Riis. 13. Fotol on peamiseks katku kandjaks siiber.
Kuidas nakatumine toimub
Nakatumine toimub putuka hammustuse ja selle väljaheidete ja soolestiku hõõrumise kaudu toitmise ajal regurgitatsiooni ajal. Kui kirbu sooletorus paljunevad bakterid koagulaasi (patogeenide poolt eritatav ensüüm) toimel, tekib “kork”, mis ei lase inimese verel tema kehasse sattuda. Selle tulemusena tekitab kirp hammustatud nahale trombi tagasi. Nakatunud kirbud püsivad väga nakkavatena 7 nädalat kuni 1 aasta.

Riis. 14. Fotol on kirbuhammustus puliitne ärritus.
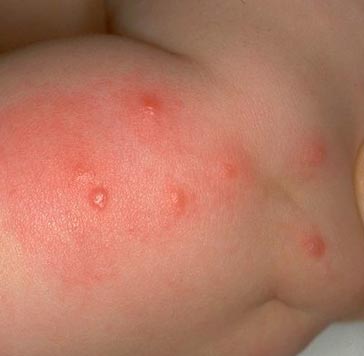
Riis. 15. Fotol on iseloomulik kirbuhammustuste seeria.

Riis. 16. Vaade säärele kirbuhammustustega.

Riis. 17. Vaade kirbuhammustustega reiele.
Inimene kui nakkusallikas
- Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nakkus levib keskkonda õhus olevate tilkade kaudu.
- Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes patogeenid puuduvad või on neid väga vähe.
Katku arendamise mehhanismid
Katkubatsilli võime moodustada kapslit ja antifagotsüütilist lima ei võimalda makrofaagidel ja leukotsüütidel sellega aktiivselt võidelda, mille tulemusena paljuneb haigustekitaja kiiresti inimeste ja loomade elundites ja kudedes.
- Katku tekitajad tungivad läbi kahjustatud naha ja edasi mööda lümfiteed lümfisõlmedesse, mis muutuvad põletikuliseks ja moodustavad konglomeraate (mubu). Putukahammustuse kohas tekib põletik.
- Patogeeni tungimine vereringesse ja selle massiline paljunemine viib bakteriaalse sepsise tekkeni.
- Katku kopsupõletikku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu. Bakterid sisenevad alveoolidesse ja põhjustavad rasket kopsupõletikku.
- Vastuseks bakterite massilisele paljunemisele toodab patsiendi keha tohutul hulgal põletikumediaatoreid. Areneb dissemineeritud intravaskulaarse koagulatsiooni sündroom(DIC), mille puhul on kahjustatud kõik siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
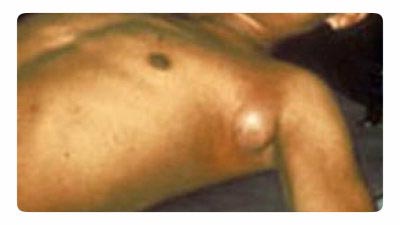
Riis. 18. Fotol on muhkkatk. Tüüpiline lümfisõlmede suurenemine kaenlaaluses.
katku sümptomid
Haigus avaldub pärast patogeeni tungimist organismi 3-6 päeva jooksul (harva, kuid on esinenud ka haigusnähte ilmnemist 9. päeval). Kui infektsioon siseneb vereringesse, on inkubatsiooniperiood mitu tundi.
Esialgse perioodi kliiniline pilt
- Äge algus, kõrge palavik ja külmavärinad.
- Müalgia (lihasvalu).
- Valulik janu.
- Tugev nõrkuse ilming.
- Psühhomotoorse agitatsiooni kiire areng ("hulluks" nimetatakse selliseid patsiente). Näole ilmub õudusmask (“katkumask”). Harvemini täheldatakse letargiat ja apaatsust.
- Nägu muutub hüpereemiliseks ja punniks.
- Keel on tihedalt kaetud valgega ("kriitne keel").
- Nahale ilmuvad mitu hemorraagiat.
- Oluliselt suurenenud pulss. Ilmub arütmia. Vererõhk langeb.
- Hingamine muutub pinnapealseks ja kiireks (tahhüpnoe).
- Eritunud uriini kogus väheneb järsult. Tekib anuuria (uriini eritumise täielik puudumine).
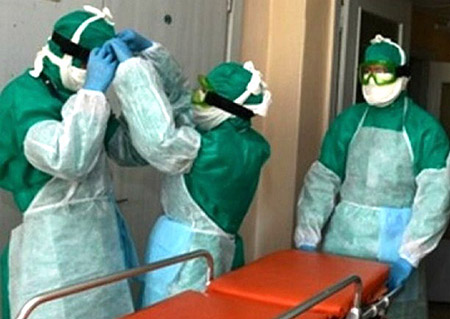
Riis. 19. Fotol abistavad katkuhaiget katkuvastastesse ülikondadesse riietatud arstid.
Katku vormid
Haiguse kohalikud vormid
Naha vorm
Kirbuhammustuse või nakatunud loomaga kokkupuute kohas ilmub nahale paapul, mis haavandub kiiresti. Siis tekib must kärn ja arm. Kõige sagedamini on naha ilmingud esimesed märgid katku hirmutavamatest ilmingutest.
bubooniline vorm
Haiguse kõige levinum ilming. Lümfisõlmede suurenemine ilmneb putukahammustuse koha lähedal (kubemes, aksillaarne, emakakael). Sagedamini muutub põletikuliseks üks lümfisõlm, harvem - mitu. Mitme lümfisõlme põletikuga korraga moodustub valulik bubo. Esialgu on lümfisõlm tahke konsistentsiga, palpatsioonil valulik. Järk-järgult see pehmeneb, omandades pastataolise konsistentsi. Lisaks lümfisõlm taandub või haavandub ja tekib skleroos. Mõjutatud lümfisõlmest võib infektsioon siseneda vereringesse, millele järgneb bakteriaalse sepsise teke. Katku buboonilise vormi äge faas kestab umbes nädala.

Riis. 20. Fotol kahjustatud emakakaela lümfisõlmed (buboes). Naha mitmekordne hemorraagia.
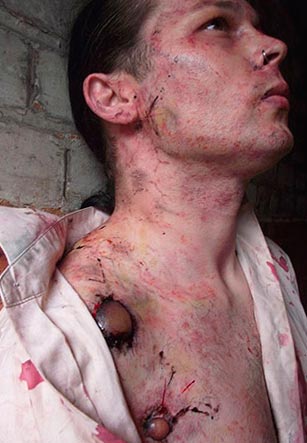
Riis. 21. Fotol on katku bubooniline vorm emakakaela lümfisõlmede kahjustus. Mitu hemorraagiat nahas.

Riis. 22. Fotol on näha katku buboonilist vormi.
Levinud (üldistatud) vormid
Kui patogeen siseneb vereringesse, arenevad välja laialt levinud (üldistatud) katku vormid.
Esmane septiline vorm
Kui infektsioon, lümfisõlmedest mööda minnes, satub kohe vereringesse, areneb haiguse esmane septiline vorm. Mürgistus areneb välkkiirelt. Patogeenide massilise paljunemisega patsiendi kehas toodetakse tohutul hulgal põletikumediaatoreid. See viib dissemineeritud intravaskulaarse koagulatsiooni sündroomi (DIC) väljakujunemiseni, mille puhul on kahjustatud kõik siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
Haiguse sekundaarne septiline vorm
Kui infektsioon levib kahjustatud lümfisõlmedest kaugemale ja patogeenid sisenevad vereringesse, areneb nakkuslik sepsis, mis väljendub patsiendi seisundi järsus halvenemises, mürgistuse sümptomite suurenemises ja DIC-i tekkes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.

Riis. 23. Fotol on katku septiline vorm DIC-i tagajärjed.

Riis. 24. Fotol on katku septiline vorm DIC-i tagajärjed.

Riis. 25. 59-aastane Paul Gaylord (Portlandi elanik Oregonis, USA). Katkubakterid sattusid tema kehasse hulkuvalt kassilt. Haiguse väljakujunenud sekundaarse septilise vormi tagajärjel amputeeriti tema sõrmed ja varbad.

Riis. 26. DIC tagajärjed.
Haiguse väliselt levivad vormid
Primaarne kopsuvorm
Pneumooniline katk on haiguse kõige raskem ja ohtlikum vorm. Nakkus siseneb alveoolidesse õhus olevate tilkade kaudu. Kopsukoe kahjustusega kaasneb köha ja õhupuudus. Kehatemperatuuri tõus kaasneb tugevate külmavärinatega. Röga on haiguse alguses paks ja läbipaistev (klaasjas), seejärel muutub vedelaks ja vahuseks, vere lisandiga. Napid füüsilise läbivaatuse andmed ei vasta haiguse tõsidusele. DIC areneb. Mõjutatud on siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Patsiendi surm saabub nakkus-toksilisest šokist.
Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nad moodustavad enda ümber eriti ohtliku nakkushaiguse kolde.
Sekundaarne kopsuvorm
See on haiguse äärmiselt ohtlik ja raske vorm. Patogeenid tungivad kopsukoesse kahjustatud lümfisõlmedest või bakteriaalse sepsise korral vereringe kaudu. Kliinik ja haiguse tulemus, nagu ka esmase kopsuvormi puhul.
soole vorm
Selle haigusvormi olemasolu on vastuoluline. Eeldatakse, et nakatumine toimub nakatunud toodete kasutamisel. Esialgu ilmnevad joobeseisundi taustal kõhuvalu ja oksendamine. Seejärel ühinevad kõhulahtisus ja arvukad tungid (tenesmus). Väljaheide on rikkalik, limaskestalt verine.
Riis. 27. Foto katkuvastasest ülikonnast - meditsiinitöötajate erivarustus eriti ohtliku nakkushaiguse kolde likvideerimisel.
Katku laboratoorne diagnoos
Katku diagnoosimise aluseks on katkubatsilli kiire avastamine. Esiteks tehakse määrde bakterioskoopia. Järgmisena eraldatakse patogeeni kultuur, mis nakatab katseloomi.
Uuringu materjaliks on muhu sisu, röga, veri, väljaheited, surnute organite koetükid ja loomade surnukehad.
Bakterioskoopia
Katku (Yersinia pestis) tekitaja on pulgakujuline bipolaarne kokabatsill. Analüüs katkubatsilli tuvastamiseks otsese bakterioskoopia abil on lihtsaim ja kiireim viis. Tulemuse ooteaeg ei ületa 2 tundi.
Bioloogilise materjali põllukultuurid
Katku patogeeni kultuur isoleeritakse spetsialiseeritud režiimiga laborites, mis on ette nähtud nendega töötamiseks. Patogeeni külvi kasvuaeg on kaks päeva. Järgmisena tehakse antibiootikumitundlikkuse test.
Seroloogilised meetodid
Seroloogiliste meetodite kasutamine võimaldab määrata katku patogeeni vastaste antikehade olemasolu ja kasvu patsiendi vereseerumis. Tulemuse saamise aeg on 7 päeva.

Riis. 28. Katku diagnoosimine toimub erirežiimiga laborites.
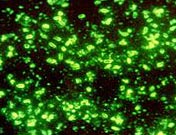
Riis. 29. Fotol katku tekitajad. Fluorestsentsmikroskoopia.

Riis. 30. Fotol Yersinia pestis'e kultuur.
Katku immuunsus
Katku patogeeni sissetoomise vastased antikehad tekivad haiguse arengu üsna hilises staadiumis. Immuunsus pärast haigust ei ole pikk ega pingeline. Korduvad haigusjuhtumid, mis kulgevad sama raskelt kui esimene.
katku ravi
Enne ravi algust paigutatakse patsient eraldi boksi haiglasse. Patsienti teenindavad meditsiinitöötajad on riietatud spetsiaalsesse katkuvastasesse ülikonda.
Antibakteriaalne ravi
Antibakteriaalne ravi algab haiguse esimeste nähtude ja ilmingutega. Antibiootikumidest eelistatakse aminoglükosiidide rühma (streptomütsiin), tetratsükliini rühma (vibromütsiin, morfotsükliin), fluorokinoloonide rühma (tsiprofloksatsiin), ansamütsiini rühma (rifampitsiin) antibakteriaalseid ravimeid. Amfenikoolirühma antibiootikum (kortrimoksasool) on ennast tõestanud haiguse nahavormi ravis. Haiguse septiliste vormide korral on soovitatav kombineerida antibiootikume. Antibiootikumravi kestus on vähemalt 7-10 päeva.
Ravi on suunatud patoloogilise protsessi arengu erinevatele etappidele
Patogeneetilise teraapia eesmärk on vähendada mürgistussündroomi, eemaldades patsiendi verest toksiine.
- Näidatud on värskelt külmutatud plasma, valgupreparaatide, reopolüglütsiini ja teiste ravimite kasutuselevõtt koos sunnitud diureesiga.
- Mikrotsirkulatsiooni paranemine saavutatakse trentali kasutamisel koos salkoserüüli või pikamilooniga.
- Hemorraagiate tekkega tehakse koheselt plasmaferees, et peatada dissemineerunud intravaskulaarse koagulatsiooni sündroom.
- Kui rõhk langeb, määratakse dopamiid. See seisund näitab sepsise üldistamist ja arengut.
Sümptomaatiline ravi
Sümptomaatiline ravi on suunatud katku ilmingute (sümptomite) allasurumisele ja kõrvaldamisele ning sellest tulenevalt patsiendi kannatuste leevendamisele. Selle eesmärk on kõrvaldada valu, köha, õhupuudus, lämbumine, tahhükardia jne.
Patsient loetakse terveks, kui kõik haigusnähud on kadunud ja saadud 3 bakterioloogilise uuringu negatiivset tulemust.
Epideemiavastased meetmed
Katkuhaige tuvastamine on signaal viivitamatuks käitumiseks, mis hõlmab järgmist:
- karantiinimeetmete läbiviimine;
- patsiendi kohene isoleerimine ja saatjate ennetav antibakteriaalne ravi;
- desinfitseerimine haiguse fookuses;
- patsiendiga kokkupuutuvate inimeste vaktsineerimine.
Pärast katkuvastase vaktsiiniga vaktsineerimist püsib immuunsus aasta aega. Revaktsineeritud 6 kuu pärast. uuesti nakatumise ohus olevad isikud: karjased, jahimehed, põllumajandustöötajad ja katkuvastaste asutuste töötajad.

Riis. 31. Fotol on meditsiinimeeskond riietatud katkuvastastesse ülikondadesse.
Haiguse prognoos
Katku prognoos sõltub järgmistest teguritest:
- haiguse vormid
- alustatud ravi õigeaegsus,
- kogu ravimite ja mitteravimite ravi arsenali kättesaadavus.
Kõige soodsam prognoos lümfisõlmede kahjustusega patsientidel. Selle haiguse vormi suremus ulatub 5% -ni. Haiguse septilise vormi korral ulatub suremus 95% -ni.
Katk on ja isegi kõigi vajalike ravimite ja manipulatsioonide kasutamisel lõpeb haigus sageli patsiendi surmaga. Katku patogeenid ringlevad looduses pidevalt ning neid ei ole võimalik täielikult hävitada ja kontrolli alla saada. Katku sümptomid on erinevad ja sõltuvad haiguse vormist. Katku bubooniline vorm on kõige levinum.
Artiklid rubriigist "Eriti ohtlikud infektsioonid"Populaarseim
- Mis on katk
- Mis põhjustab katku
- Katku sümptomid
- Katku diagnoos
- Katku ravi
- Katku ennetamine
Mis on katk
Katk- äge, eriti ohtlik zoonootiline ülekantav infektsioon, millega kaasneb tõsine mürgistus ja seroos-hemorraagiline põletik lümfisõlmedes, kopsudes ja muudes organites, samuti sepsise võimalik areng.Lühike ajalooline teave
Inimkonna ajaloos pole teist sellist nakkushaigust, mis tooks kaasa nii kolossaalse laastamise ja elanikkonna suremuse nagu katk. Alates iidsetest aegadest on säilinud teave katku haiguse kohta, mis esines inimestel suure surmajuhtumiga epideemiate kujul. Märgitakse, et katkuepideemiad tekkisid haigete loomadega kokkupuutumise tagajärjel. Mõnikord oli haiguse levik pandeemiate laadne. On teada kolm katku pandeemiat. Esimene, tuntud kui Justinianuse katk, möllas Egiptuses ja Ida-Rooma impeeriumis aastatel 527–565. Teine, mida nimetatakse "suureks" või "mustaks" surmaks, aastatel 1345–1350. pühkis Krimmi, Vahemere ja Lääne-Euroopat; see kõige laastavam pandeemia nõudis umbes 60 miljonit inimelu. Kolmas pandeemia algas 1895. aastal Hongkongis, seejärel levis Indiasse, kus suri üle 12 miljoni inimese. Kohe alguses tehti olulisi avastusi (patogeen isoleeriti, tõestati rottide osa katku epidemioloogias), mis võimaldasid ennetustööd korraldada teaduslikul alusel. Katku tekitaja avastas G.N. Minkh (1878) ning temast sõltumatult A. Yersen ja S. Kitazato (1894). Alates 14. sajandist on katk Venemaad epideemiate näol korduvalt külastanud. Töötades haiguspuhangute kallal, et vältida haiguse levikut ja ravida patsiente, on Vene teadlased D.K. Zabolotny, N.N. Klodnitski, I.I. Mechnikov, N.F. Gamaleya jt 20. sajandil N.N. Žukov-Verežnikov, E.I. Korobkova ja G.P. Rudnev töötas välja katkuhaigete patogeneesi, diagnoosimise ja ravi põhimõtted ning lõi ka katkuvastase vaktsiini.
Mis põhjustab katku
Haigustekitajaks on gramnegatiivne liikumatu fakultatiivne anaeroobne bakter Y. pestis, mis kuulub Enterobacteriaceae perekonna Yersinia perekonda. Paljude morfoloogiliste ja biokeemiliste omaduste poolest sarnaneb katkubatsill pseudotuberkuloosi, jersinioosi, tulareemia ja pastörelloosi patogeenidega, mis põhjustavad raskeid haigusi nii närilistel kui ka inimestel. Seda eristab väljendunud polümorfism, kõige tüüpilisemad on munajad vardad, mis värvivad bipolaarselt.Patogeenil on mitu alamliiki, erinevad virulentsuse poolest. Kasvab tavapärasel toitesöötmel, millele on kasvu stimuleerimiseks lisatud hemolüüsitud verd või naatriumsulfiti. Sisaldab üle 30 antigeeni, ekso- ja endotoksiini. Kapslid kaitsevad baktereid imendumise eest polümorfonukleaarsete leukotsüütide poolt ning V- ja W-antigeenid kaitsevad neid lüüsi eest fagotsüütide tsütoplasmas, mis tagab nende rakusisese paljunemise. Katkutekitaja säilib hästi haigete väljaheidetes ja keskkonnaobjektides (bubo mädades säilib 20-30 päeva, inimeste, kaamelite, näriliste surnukehadel - kuni 60 päeva), kuid on ülitundlik päikesevalguse suhtes, õhuhapnik, kõrgendatud temperatuur, keskkonnareaktsioonid (eriti hape), kemikaalid (sh desinfektsioonivahendid). Sublimaadi toimel lahjenduses 1:1000 sureb see 1-2 minutiga. See talub madalaid temperatuure, külmumist.
Haige inimene võib teatud tingimustel muutuda nakkusallikaks: kopsukatku tekkega, otsesel kokkupuutel katkububo mädase sisuga ja ka katkuseptitseemiaga patsiendi kirbupõletiku tagajärjel. Katku surnud inimeste surnukehad on sageli teiste inimeste nakatumise otseseks põhjuseks. Eriti ohtlikud on kopsukatku põdevad patsiendid.
Ülekandemehhanism mitmekesised, enamasti ülekantavad, kuid võimalikud on ka õhus levivad tilgad (katku kopsuvormide, laboratoorsete infektsioonide korral). Haigustekitaja kandjateks on kirbud (umbes 100 liiki) ja teatud tüüpi lestad, mis toetavad looduses episootilist protsessi ning kannavad haigusetekitaja edasi sünantroopsetele närilistele, kaamelitele, kassidele ja koertele, kes võivad nakatunud kirpe inimese elupaikadesse kanda. Inimene nakatub mitte niivõrd kirbuhammustusest, kuivõrd selle väljaheidete või naha sisse söötmise ajal regurgiteeritud masside hõõrumisest. Kirbude soolestikus paljunevad bakterid eritavad koagulaasi, mis moodustab "korgi" (katkuploki), mis takistab vere kehasse sisenemist. Näljase putuka vereimemise katsetega kaasneb nakatunud masside tagasivool hammustuskohas naha pinnale. Need kirbud on näljased ja püüavad sageli looma verd imeda. Kirbude nakkavavus püsib keskmiselt umbes 7 nädalat ja mõne allika järgi kuni 1 aasta.
Võimalik kokkupuude (kahjustatud naha ja limaskestade kaudu) rümpade lõikamisel ja tapetud nakatunud loomade (jänesed, rebased, saigad, kaamelid jt) nahkade töötlemisel ja seedimisel (liha söömisel) katku nakatumise viisid.
Inimeste loomulik vastuvõtlikkus on väga kõrge, absoluutne kõikides vanuserühmades ja mis tahes nakatumistee suhtes. Pärast haigestumist tekib suhteline immuunsus, mis ei kaitse uuesti nakatumise eest. Korduvad haigusjuhud ei ole haruldased ega ole vähem rasked kui esmased.
Peamised epidemioloogilised tunnused. Looduslikud katkukolded hõivavad 6–7% maakera maismaast ja neid on registreeritud kõigil mandritel, välja arvatud Austraalia ja Antarktika. Igal aastal registreeritakse maailmas mitusada katkujuhtumit inimestel. SRÜ riikides on tuvastatud 43 looduslikku katkukollet kogupindalaga üle 216 miljoni hektari, mis asuvad tasandikel (stepp, poolkõrb, kõrb) ja kõrgmäestikualadel. Looduslikke koldeid on kahte tüüpi: "metsiku" ja roti katku kolded. Looduslikes koldes avaldub katk episootisena näriliste ja jäneseliste seas. Talvel magavate näriliste (murmurid, oravad jt) nakatumine toimub soojal aastaajal, talvel magamata närilistel ja jänestel (hiirhiired, pikad jne) on nakatumisel kaks hooajalist tippu, millega on seotud sigimisperioodidega loomad. Mehed haigestuvad naistest sagedamini ametialase tegevuse tõttu ja viibivad katku loomulikus fookuses (ümberrändamine, jaht). Antropurgilistes fookustes täidavad mustad ja hallid rotid nakkuse reservuaari rolli. Katku buboonilise ja kopsupõletiku vormide epidemioloogial on olulisemate tunnuste osas olulisi erinevusi. Buboonkatku iseloomustab suhteliselt aeglane haigestumuse tõus, samas kui kopsukatk võib bakterite kerge edasikandumise tõttu levida lühikese aja jooksul. Katku buboonilise vormiga patsiendid on kergelt nakkavad ja praktiliselt mitteinfektsioossed, kuna nende eritised ei sisalda haigustekitajaid ning avanenud mubide materjalis on neid vähe või üldse mitte. Kui haigus läheb septilisse vormi, samuti kui buboonilist vormi komplitseerib sekundaarne kopsupõletik, kui patogeen võib edasi kanduda õhus olevate tilkade kaudu, tekivad primaarse kopsukatku rasked epideemiad ja väga kõrge nakkavusega. Tavaliselt järgneb kopsukatk buboonilisele, levib koos sellega ja muutub kiiresti juhtivaks epidemioloogiliseks ja kliiniliseks vormiks. Viimasel ajal on intensiivselt arendatud arusaama, et katkutekitaja võib harimata olekus mullas olla pikka aega. Näriliste esmane nakatumine võib sel juhul tekkida nakatunud pinnasesse aukude kaevamisel. See hüpotees põhineb nii eksperimentaalsetel uuringutel kui ka vaatlustel patogeeni otsimise ebaefektiivsuse kohta näriliste ja nende kirpude seas episootilistel perioodidel.
Patogenees (mis juhtub?) Katku ajal
Inimese kohanemismehhanismid ei ole praktiliselt kohandatud vastu pidama katkubatsilli sissetoomisele ja arengule organismis. See on tingitud sellest, et katkubatsill paljuneb väga kiiresti; bakterid toodavad suurtes kogustes läbilaskvusfaktoreid (neuraminidaas, fibrinolüsiin, pestitsiin), fagotsütoosi pärssivaid antifagiine (F1, HMWP-d, V / W-Ar, PH6-Ag), mis aitavad kaasa kiirele ja massilisele lümfogeensele ja hematogeensele levikule, peamiselt mononukleaarsetele. fagotsüütsüsteem koos selle järgneva aktiveerimisega. Massiivne antigeneemia, põletikuliste vahendajate, sealhulgas šokkogeensete tsütokiinide vabanemine, põhjustab mikrotsirkulatsioonihäirete (DIC) arengut, millele järgneb nakkav toksiline šokk.
Haiguse kliinilise pildi määrab suuresti naha, kopsude või seedetrakti kaudu tungiva patogeeni sissetoomise koht.
Katku patogeneesi skeem sisaldab kolme etappi. Esiteks levib patogeen sissetoomiskohast lümfogeenselt lümfisõlmedesse, kus see viibib lühikest aega. Sel juhul moodustub katku bubo koos põletikuliste, hemorraagiliste ja nekrootiliste muutustega lümfisõlmedes. Seejärel sisenevad bakterid kiiresti vereringesse. Baktereemia staadiumis areneb raske toksikoos, millega kaasnevad muutused vere reoloogilistes omadustes, mikrotsirkulatsioonihäired ja hemorraagilised ilmingud erinevates organites. Ja lõpuks, pärast seda, kui patogeen ületab retikulohistiotsüütilise barjääri, levib see sepsise tekkega erinevatesse organitesse ja süsteemidesse.
Mikrovereringe häired põhjustavad muutusi südamelihases ja veresoontes, aga ka neerupealistes, mis viib ägeda kardiovaskulaarse puudulikkuseni.
Aerogeense nakkusteega mõjutavad alveoolid, neis areneb põletikuline protsess koos nekroosi elementidega. Järgneva baktereemiaga kaasneb intensiivne toksikoos ja septiliste-hemorraagiliste ilmingute areng erinevates elundites ja kudedes.
Katku antikehade reaktsioon on nõrk ja moodustub haiguse hilises staadiumis.
Katku sümptomid
Inkubatsiooniperiood on 3-6 päeva (epideemiate või septiliste vormide korral väheneb see 1-2 päevani); maksimaalne peiteaeg on 9 päeva.
Iseloomustab haiguse äge algus, mida väljendab kehatemperatuuri kiire tõus kõrgele arvule koos tohutute külmavärinatega ja tõsise joobeseisundi tekkega. Patsientide tüüpilised kaebused valu ristluus, lihastes ja liigestes, peavalu. Esineb oksendamist (sageli verine), piinavat janu. Alates haiguse esimestest tundidest areneb psühhomotoorne agitatsioon. Patsiendid on rahutud, üleliia aktiivsed, üritavad põgeneda ("jookseb nagu hull"), neil on hallutsinatsioonid, deliirium. Kõne muutub segaseks, kõnnak ebakindel. Harvematel juhtudel ulatub letargia, apaatia ja nõrkus nii kaugele, et patsient ei saa voodist tõusta. Väliselt täheldatakse näo hüpereemiat ja turset, sklera süstimist. Näol on kannatuse või õuduse väljendus ("katku mask"). Raskematel juhtudel on nahal võimalik hemorraagiline lööve. Väga iseloomulikud haiguse tunnused on keele paksenemine ja kattumine paksu valge kattega (“kriitkeel”). Kardiovaskulaarsüsteemi osas täheldatakse väljendunud tahhükardiat (kuni embrüokardiat), arütmiat ja progresseeruvat vererõhu langust. Isegi haiguse kohalike vormide korral areneb tahhüpnoe, samuti oliguuria või anuuria.
See sümptomaatika avaldub, eriti esialgsel perioodil, kõigis katku vormides.
Vastavalt G.P. välja pakutud katku kliinilisele klassifikatsioonile. Rudnev (1970) eristavad haiguse lokaalseid vorme (naha-, bubooniline, naha-bubooniline), üldistatud vorme (esmane septiline ja sekundaarne septiline), väliselt levinud vorme (esmane kopsu-, sekundaarne kopsu- ja soolte).
naha vorm. Iseloomustab karbunkuli moodustumine patogeeni sissetoomise kohas. Esialgu tekib nahale teravalt valulik tumepunase sisuga pustul; see paikneb ödeemsel nahaalusel koel ja seda ümbritseb infiltratsiooni ja hüperemia tsoon. Pärast pustuli avanemist moodustub kollaka põhjaga haavand, mis kaldub suurenema. Tulevikus on haavandi põhi kaetud musta kärnaga, mille tagasilükkamise järel tekivad armid.
bubooniline vorm. Kõige levinum katku vorm. Iseloomulik on lümfisõlmede kahjustus, mis on patogeeni sissetoomise koha suhtes piirkondlik - kubeme-, harvem aksillaarne ja väga harva emakakaela. Tavaliselt on bubosid üksikud, harva mitu. Tõsise joobeseisundi taustal tekib valu bubo tulevase lokaliseerimise piirkonnas. 1-2 päeva pärast võib palpeerida teravalt valusaid lümfisõlmi, mis on esmalt kõva konsistentsiga, seejärel pehmenevad ja muutuvad pastaliseks. Sõlmed ühinevad üheks konglomeraadiks, mis on periadeniidi esinemise tõttu passiivsed, kõikuvad palpatsioonil. Haiguse haripunkti kestus on umbes nädal, pärast mida algab taastumisperiood. Lümfisõlmed võivad seroos-hemorraagilise põletiku ja nekroosi tõttu spontaanselt laheneda või haavanduda ja skleroosida.
Naha-bubooniline vorm. Esindab nahakahjustuste ja lümfisõlmede muutuste kombinatsiooni.
Need haiguse lokaalsed vormid võivad areneda sekundaarseks katku sepsiseks ja sekundaarseks kopsupõletikuks. Nende kliinilised omadused ei erine vastavalt katku esmasest septilisest ja primaarsest kopsuvormist.
Esmane septiline vorm. See tekib pärast lühikest 1-2-päevast peiteperioodi ja seda iseloomustab mürgistuse välkkiire areng, hemorraagilised ilmingud (hemorraagia nahal ja limaskestadel, seedetrakti ja neerude verejooks) ning kiire kliinilise pildi teke. nakkuslik-toksiline šokk. Ilma ravita on 100% juhtudest surmaga lõppenud.
Primaarne kopsuvorm. Areneb koos aerogeense infektsiooniga. Inkubatsiooniperiood on lühike, mitu tundi kuni 2 päeva. Haigus algab ägedalt katkule iseloomuliku mürgistussündroomi ilmingutega. 2-3 haiguspäeval ilmneb tugev köha, rinnus on teravad valud, õhupuudus. Köhaga kaasneb esmalt klaaskeha ja seejärel vedela, vahuse, verise röga eraldumine. Füüsilisi andmeid kopsudest napib, röntgenpildil leitakse fokaalse või lobar-kopsupõletiku tunnuseid. Südame-veresoonkonna puudulikkus suureneb, väljendub tahhükardias ja vererõhu progresseeruvas languses, tsüanoosi tekkes. Lõplikus staadiumis tekib patsientidel esmalt uinumine seisund, millega kaasneb suurenenud hingeldus ja hemorraagilised ilmingud petehhiate või ulatuslike hemorraagiate kujul ning seejärel kooma.
soole vorm. Mürgistussündroomi taustal kogevad patsiendid teravaid valusid kõhus, korduvat oksendamist ja kõhulahtisust koos tenesmi ja rohke lima-verise väljaheitega. Kuna soolestiku ilminguid võib täheldada ka teiste haigusvormide puhul, on kuni viimase ajani olnud vastuoluline küsimus soolekatku kui iseseisva vormi olemasolust, mis on ilmselt seotud sooleinfektsiooniga.
Diferentsiaaldiagnoos
Katku naha-, buboonilisi ja nahk-buboonilisi vorme tuleks eristada tulareemiast, karbunkulitest, erinevatest lümfadenopaatiast, kopsu- ja septilistest vormidest – kopsude põletikulistest haigustest ja sepsisest, sealhulgas meningokoki etioloogiast.
Kõigi katku vormide puhul on juba algperioodil murettekitavad kiiresti kasvavad raske joobeseisundi nähud: kõrge kehatemperatuur, tohutud külmavärinad, oksendamine, piinav janu, psühhomotoorne agitatsioon, motoorne rahutus, deliirium ja hallutsinatsioonid. Patsientide uurimisel juhitakse tähelepanu ebaselgele kõnele, värisevale kõnnakule, pundunud hüpereemilisele näonahale koos sklerasüstiga, kannatuse või õuduse väljendusele (“katkumask”), “kiidilisele keelele”. Kardiovaskulaarse puudulikkuse nähud, tahhüpnoe kasvavad kiiresti, oliguuria edeneb.
Naha-, buboonilisi ja naha-buboonilisi katku vorme iseloomustab tugev valu kahjustuse kohas, karbunkuli arengu staadium (pustul - haavand - must kärn - arm), väljendunud periadeniidi nähtused katku tekke ajal. bubo.
Kopsu- ja septilisi vorme eristavad raske joobeseisundi välkkiire areng, hemorraagilise sündroomi väljendunud ilmingud ja nakkus-toksiline šokk. Kui kopsud on kahjustatud, täheldatakse teravat valu rinnus ja tugevat köha, klaaskeha eraldumist ja seejärel vedelat, vahutavat, verist röga. Kasinad füüsilised andmed ei vasta üldisele üliraskele seisundile.
Katku diagnoos
Laboratoorsed diagnostikad
Põhineb mikrobioloogiliste, immunoseroloogiliste, bioloogiliste ja geneetiliste meetodite kasutamisel. Hemogrammis märgitakse leukotsütoosi, neutrofiiliat koos nihkega vasakule, ESR-i suurenemist. Patogeeni isoleerimine toimub spetsiaalsetes laborites, mis on ette nähtud töötamiseks eriti ohtlike nakkuste patogeenidega. Uuringud viiakse läbi, et kinnitada kliiniliselt väljendunud haigusjuhtumeid, samuti uurida palavikuga inimesi, kes on nakkuse fookuses. Haigete ja surnute materjal allutatakse bakterioloogilisele uuringule: punktsioonid ja karbunklid, haavandite, röga ja lima väljutamine orofarünksist, veri. Passeerimine viiakse läbi laboriloomadel (merisead, valged hiired), kes surevad 5-7 päeval pärast nakatumist.
Seroloogilistest meetoditest kasutatakse RNGA, RNAT, RNAG ja RTPGA, ELISA.
PCR positiivsed tulemused 5-6 tundi pärast selle seadistamist näitavad katku mikroobi spetsiifilise DNA olemasolu ja kinnitavad esialgset diagnoosi. Haiguse katku etioloogia lõplik kinnitus on patogeeni puhaskultuuri eraldamine ja selle tuvastamine.
Katku ravi
Katkuhaigeid ravitakse ainult statsionaarsetes tingimustes. Etiotroopse ravi ravimite valik, nende annused ja raviskeemid määravad haiguse vormi. Etiotroopse ravi kulg kõigi haigusvormide korral on 7-10 päeva. Sel juhul rakendage:
naha kujul - kotrimoksasool 4 tabletti päevas;
buboonilises vormis - levomütsetiin annuses 80 mg / kg / päevas ja samal ajal streptomütsiin annuses 50 mg / kg / päevas; ravimeid manustatakse intravenoosselt; tetratsükliin on samuti efektiivne;
haiguse kopsu- ja septiliste vormide korral täiendatakse klooramfenikooli ja streptomütsiini kombinatsiooni doksütsükliini annusega 0,3 g / päevas või tetratsükliini 4-6 g / päevas suukaudselt.
Samal ajal viiakse läbi massiivne detoksikatsiooniteraapia (värske külmutatud plasma, albumiin, reopolüglütsiin, hemodez, intravenoossed kristalloidilahused, kehavälised detoksikatsioonimeetodid), määratakse ravimid mikrotsirkulatsiooni ja reparatsiooni parandamiseks (trental kombinatsioonis solkoserüüli, pikamiloniga), sundimine. diurees, samuti südameglükosiidid, veresoonte ja hingamisteede analeptikumid, palavikku alandavad ja sümptomaatilised ained.
Ravi edukus sõltub teraapia õigeaegsusest. Kliiniliste ja epidemioloogiliste andmete põhjal määratakse etiotroopsed ravimid katku esmasel kahtlusel.
Katku ennetamine
Epidemioloogiline seire
Ennetusmeetmete maht, iseloom ja suund määrab katku episootilise ja epideemilise olukorra prognoosi konkreetsetes looduskolletes, võttes arvesse haigestumuse liikumise jälgimise andmeid kõigis maailma riikides. Kõik riigid on kohustatud WHO-le aru andma katku esinemise, haiguste liikumise, näriliste episootia ja nakkuse vastu võitlemise meetmete kohta. Riigis on välja töötatud ja toimiv looduslike katkukollete sertifitseerimise süsteem, mis võimaldas teostada territooriumi epidemioloogilist tsoneerimist.
Elanikkonna ennetava immuniseerimise näidustused on näriliste seas esinev katku episootia, katku haigestunud koduloomade tuvastamine ja haige inimese nakatumise võimalus. Olenevalt epideemiaolukorrast vaktsineeritakse rangelt piiritletud alal kogu elanikkonnale (ilma eranditeta) ja valikuliselt eriti ohustatud kontingentidele - isikutele, kellel on püsiv või ajutine seos episootia territooriumiga (loomakasvatajad, agronoomid). , jahimehed, tarnijad, geoloogid, arheoloogid jne). d.). Kõigis raviasutustes peaks olema kindel ravimite varu ning isikukaitse- ja ennetusvahendid ning katkuhaige tuvastamise korral personali hoiatamise ja vertikaalse teabe edastamise skeem. Meetmed katku nakatumise tõkestamiseks ensootilistes piirkondades, eriti ohtlike nakkuste patogeenidega töötavate inimeste, samuti nakkuse leviku tõkestamiseks väljaspool koldeid riigi teistesse piirkondadesse, viivad ellu katkuvastased ja muud tervishoiutöötajad. hooldusasutused.
Tegevused epideemia fookuses
Kui ilmneb katkuhaige või selle nakkuse kahtlus, võetakse kiireloomulised meetmed fookuse lokaliseerimiseks ja kõrvaldamiseks. Piiravate meetmete (karantiin) kehtestamise territooriumi piiride määramisel lähtutakse konkreetsest epidemioloogilisest ja epizootoloogilisest olukorrast, võimalikest nakkuste edasikandumise aktiivsetest teguritest, sanitaar- ja hügieenitingimustest, rahvastiku rände intensiivsusest ja transpordiühendustest teiste territooriumidega. Kõigi katku fookuses olevate tegevuste üldist juhtimist teostab erakorraline epideemiavastane komisjon. Samal ajal järgitakse rangelt epideemiavastast režiimi katkuvastaste ülikondade kasutamisega. Karantiin kehtestatakse erakorralise epidemioloogiakomisjoni otsusega, hõlmates kogu haiguspuhangu territooriumi.
Katkuhaiged ja selle haiguse kahtlusega patsiendid hospitaliseeritakse spetsiaalselt korraldatud haiglates. Katkuhaige transport peab toimuma vastavalt kehtivatele bioloogilise ohutuse sanitaarreeglitele. Buboonkatku põdevad patsiendid paigutatakse osakonda mitmele inimesele, kopsuhaigusega patsiendid - ainult eraldi palatitesse. Buboonkatku põdevad patsiendid tuleb välja kirjutada mitte varem kui 4 nädalat, kopsuhaigusega patsiendid - mitte varem kui 6 nädalat pärast kliinilise paranemise ja bakterioloogilise uuringu negatiivsete tulemuste kuupäeva. Pärast patsiendi haiglast väljakirjutamist määratakse talle arstlik jälgimine 3 kuuks.
Koldes tehakse jooksev ja lõplik desinfitseerimine. Katkuhaigete, surnukehade, nakatunud asjadega kokku puutunud, haige looma sundtapmisel vms osalenud isikud alluvad isoleerimisele ja meditsiinilisele järelevalvele (6 päeva). Kopsukatku korral viiakse läbi individuaalne isoleerimine (6 päeva jooksul) ja antibiootikumide profülaktika (streptomütsiin, rifampitsiin jne) kõikidele inimestele, kes võivad nakatuda.
Milliste arstide poole peaksite pöörduma, kui teil on katk
Infektsionist
Kampaaniad ja eripakkumised
meditsiiniuudised
14.11.2019
Eksperdid nõustuvad, et avalikkuse tähelepanu tuleb tõmmata südame-veresoonkonna haiguste probleemidele. Mõned neist on haruldased, progresseeruvad ja raskesti diagnoositavad. Nende hulka kuuluvad näiteks transtüretiini amüloidne kardiomüopaatia.
25.04.2019Tulemas on pikk nädalavahetus ja paljud venelased lähevad linnast välja puhkama. Ei ole üleliigne teada, kuidas end puugihammustuste eest kaitsta. Maikuu temperatuurirežiim aitab kaasa ohtlike putukate aktiveerumisele ...
05.04.2019
Läkaköha esinemissagedus Venemaa Föderatsioonis 2018. aastal (võrreldes 2017. aastaga) peaaegu kahekordistus1, sealhulgas alla 14-aastastel lastel. Teatatud läkaköha juhtude koguarv jaanuaris-detsembris kasvas 5415 juhtumilt 2017. aastal 10 421 juhtumile 2018. aastal samal perioodil. Lkaköha haigestumus on alates 2008. aastast pidevalt kasvanud...
Meditsiinilised artiklid
Peaaegu 5% kõigist pahaloomulistest kasvajatest on sarkoomid. Neid iseloomustab kõrge agressiivsus, kiire hematogeenne levik ja kalduvus pärast ravi taastuda. Mõned sarkoomid arenevad aastaid ilma midagi näitamata ...
Viirused mitte ainult ei hõlju õhus, vaid võivad sattuda ka käsipuudele, istmetele ja muudele pindadele, säilitades samal ajal oma aktiivsuse. Seetõttu on reisimisel või avalikes kohtades soovitatav mitte ainult välistada suhtlemist teiste inimestega, vaid ka vältida ...
Hea nägemise tagastamine ning prillide ja kontaktläätsedega igaveseks hüvasti jätmine on paljude inimeste unistus. Nüüd saab selle kiiresti ja turvaliselt teoks teha. Uusi võimalusi nägemise laserkorrektsiooniks avab täiesti kontaktivaba Femto-LASIK tehnika.
Naha ja juuste hooldamiseks mõeldud kosmeetikatooted ei pruugi tegelikult olla nii ohutud, kui me arvame.
Haiguskatk, millega inimkond silmitsi seisis umbes poolteist tuhat aastat tagasi, põhjustas varem suuri haiguspuhanguid, nõudes kümneid ja sadu miljoneid elusid. Halastamatumat ja laastavamat ajalugu ei tea ja siiani pole hoolimata meditsiini arengust suudetud sellega lõpuni toime tulla.
Mis on katk?
Katk on inimestel esinev haigus, mis on loodusliku fokaalse nakkusliku iseloomuga, mis paljudel juhtudel lõpeb surmaga. See on väga nakkav patoloogia ja vastuvõtlikkus sellele on universaalne. Pärast ülekantud ja väljaravitud katku stabiilset immuunsust ei moodustu, see tähendab, et on oht uuesti nakatuda (teisel korral on haigus siiski mõnevõrra kergem).
Haiguse nimetuse täpset päritolu pole kindlaks tehtud, samas kui sõna "katk" tähendab türgi keeles "ümmargune, muhk", kreeka keelest - "võll", ladina keelest - "löök, haav". Iidsetest ja kaasaegsetest teaduslikest allikatest võib leida sellise määratluse nagu buboonkatku haigus. See on tingitud asjaolust, et haiguse üheks tunnuseks on bubo - ümardatud turse põletikulises piirkonnas. Sel juhul on muid nakkuse vorme, ilma muhketa.

Haigustekitajaks on katk
Pikka aega polnud selge, mis põhjustab muhkkatku, haigusetekitaja avastati ja seostati haigusega alles 19. sajandi lõpus. Selgus, et tegemist on gramnegatiivse bakteriga enterobakterite perekonnast – katkubatsill (Yersinia pestis). Patogeen on hästi uuritud, selle mitu alamliiki on tuvastatud ja järgmised tunnused:
- võib olla erineva kujuga - filiformist kuni sfääriliseni;
- elujõulisuse pikaajaline säilitamine haigete inimeste väljakirjutamisel;
- hea taluvus madalate temperatuuride, külmumise suhtes;
- kõrge tundlikkus desinfektsioonivahendite, päikesevalguse, keskkonna happelise reaktsiooni, kõrgendatud temperatuuride suhtes;
- sisaldab umbes kolmkümmend antigeenset struktuuri, vabastab endo- ja eksotoksiine.
Katk – kuidas bakterid inimkehasse satuvad
Oluline on teada, kuidas katk inimeselt inimesele, aga ka teistelt elusolenditelt edasi kandub. Katkubatsill ringleb looduslikes nakkuskolletes kandjaloomade organismides, mille hulka kuuluvad metsnärilised (maaoravad, marmotid, uruhiired), hallid ja mustad rotid, koduhiired, kassid, jänesed, kaamelid. Patogeenide kandjateks (levitajateks) on erinevat tüüpi kirbud ja mitut tüüpi verdimevad puugid, kes haigestuvad veres katkubatsilli sisaldavate haigete loomade toitmisel haiguse tekitajaga.
Eristada patogeeni ülekandumist kirpude kaudu loomakandjatelt inimesele ja inimeselt inimesele. Loetleme võimalikud viisid, kuidas katk inimkehasse siseneb:
- Ülekantav- sisenemine vereringesse pärast nakatunud putuka hammustust.
- Võtke ühendust- nahal või limaskestadel mikrotraumasid põdeva inimese kokkupuutel nakatunud loomade kehaga (näiteks korjuste lõikamisel, nahkade töötlemisel).
- Toitumine- läbi seedetrakti limaskesta, kui süüakse piisavalt kuumtöödeldud haigete loomade liha või muid saastunud tooteid.
- Võtke ühendust leibkonnaga- haige inimese puudutamisel, kokkupuutel tema bioloogiliste vedelikega, nõusid, isiklikke hügieenitarbeid jms kasutades.
- Aerosool- inimeselt inimesele läbi hingamisteede limaskestade köhimisel, aevastamisel, lähivestlusel.

Katk – sümptomid inimestel
Patogeeni sissetoomise koht sõltub sellest, milline haigusvorm areneb, milliste organite lüüasaamisega, milliste ilmingutega. Eristatakse järgmisi inimeste katku peamisi vorme:
- bubooniline;
- kopsu;
- septik;
- soolestiku.
Lisaks on selliseid haruldasi patoloogia vorme nagu nahk, neelu, meningeaalne, asümptomaatiline, katkendlik. Katkuhaiguse peiteaeg on 3 kuni 6 päeva, mõnikord - 1-2 päeva (primaarse kopsu- või septilise vormiga) või 7-9 päeva (vaktsineeritud või juba paranenud patsientidel). Kõiki vorme iseloomustab äkiline tekkimine raskete sümptomitega ja joobeseisundi sündroom, mis avaldub järgmiselt:
- kõrge kehatemperatuur;
- külmavärinad;
- peavalu;
- lihas- ja liigesvalu;
- iiveldus;
- oksendada;
- tugev nõrkus.
Haiguse arenedes muutub patsiendi välimus: nägu pundub, muutub hüpereemiliseks, silmavalged muutuvad punaseks, huuled ja keel kuivavad, silmade alla tekivad tumedad ringid, näos väljendub hirm, õudus (“katk mask”). Edaspidi on patsiendi teadvus häiritud, kõne muutub loetamatuks, liigutuste koordineerimine on häiritud, tekivad deliirium ja hallutsinatsioonid. Lisaks tekivad spetsiifilised kahjustused, olenevalt katku vormist.
Bubooniline katk - sümptomid
Statistika näitab, et kõige levinum haigusliik on muhkkatk, mis areneb 80%-l nakatunutest, kui patogeenne bakter tungib läbi limaskestade ja naha. Sellisel juhul levib nakkus lümfisüsteemi kaudu, põhjustades kubeme lümfisõlmede, harvadel juhtudel kaenla- või emakakaela lümfisõlmede kahjustusi. Saadud buboid on ühe- ja mitmekordsed, nende suurus võib varieeruda 3–10 cm ja nende arengus läbivad nad sageli mitu etappi:

Pneumooniline katk
Seda vormi diagnoositakse 5-10% patsientidest, samas kui katk areneb pärast aerogeenset infektsiooni (esmane) või buboonilise vormi tüsistusena (sekundaarne). See on kõige ohtlikum sort ja spetsiifilisi katku tunnuseid inimestel täheldatakse sel juhul ligikaudu 2-3 päeva pärast ägedate mürgistusnähtude ilmnemist. Põhjustav aine mõjutab kopsualveoolide seinu, põhjustades nekrootilisi nähtusi. Silmapaistvad omadused on järgmised:
- kiire hingamine, õhupuudus;
- köha;
- rögaeritus - alguses vahutav, läbipaistev, seejärel - veretriipudega;
- valu rinnus;
- tahhükardia;
- vererõhu langus.
katku septiline vorm
Katku esmane septiline vorm, mis areneb välja, kui suur annus mikroobe satub vereringesse, on haruldane, kuid see on väga raske. Mürgistusnähud tekivad välkkiirelt, kuna haigustekitaja levib kõikidesse organitesse. Esineb arvukalt hemorraagiaid nahas ja limaskestade kudedes, sidekestas, soole- ja neeruverejooksus, kiire areng. Mõnikord esineb see vorm teiste katku tüüpide sekundaarse tüsistusena, mis väljendub sekundaarsete mullide moodustumisel.
Katku soolevorm
Mitte kõik eksperdid ei erista katku soolestiku sorti eraldi, pidades seda üheks septilise vormi ilminguks. Kui soolestiku katk areneb, registreeritakse inimestel järgmised haigusnähud üldise joobeseisundi ja palaviku taustal:
- teravad valud kõhus;
- korduv hematemees;
- kõhulahtisus koos verise väljaheitega;
- tenesmus - valulik soov soolestikku tühjendada.
Katk – diagnoos
Katku diagnoosimisel mängib olulist rolli laboridiagnostika, mis viiakse läbi järgmiste meetoditega:
- seroloogiline;
- bakterioloogiline;
- mikroskoopilised.
Uurimiseks võetakse verd, täppeid, haavandite väljutamist, röga, orofarünksi eritumist ja oksendamist. Patogeeni esinemise kontrollimiseks võib valitud materjali kasvatada spetsiaalsetel toitainetel. Lisaks tehakse lümfisõlmede ja kopsude röntgenikiirgus. Oluline on tuvastada putukate hammustuse fakt, kokkupuude haigete loomade või inimestega, katku jaoks endeemiliste piirkondade külastamine.

Katk - ravi
Patoloogia kahtluse või diagnoosimise korral hospitaliseeritakse patsient kiiresti nakkushaiglasse isoleeritud kasti, millest on välistatud otsene õhu väljavool. Katku ravi inimestel põhineb järgmistel tegevustel:
- antibiootikumide võtmine, sõltuvalt haiguse vormist (tetratsükliin, streptomütsiin);
- võõrutusravi (Albumiin, Reopoligljukin, Gemodez);
- ravimite kasutamine mikrotsirkulatsiooni ja reparatsiooni parandamiseks (Trental, Picamilon);
- palavikuvastane ja sümptomaatiline ravi;
- säilitusravi (vitamiinid, südameravimid);
- - septiliste kahjustustega.
Palaviku perioodil peab patsient järgima voodirežiimi. Antibiootikumravi viiakse läbi 7-14 päeva, seejärel määratakse biomaterjalide kontrolluuringud. Patsient vabastatakse pärast täielikku paranemist, mida tõendab kolmekordse negatiivse tulemuse saamine. Ravi edukus sõltub suuresti katku õigeaegsest avastamisest.
Meetmed katku ennetamiseks inimkehas
Nakkuse leviku tõkestamiseks võetakse mittespetsiifilisi ennetusmeetmeid, sealhulgas:
- info analüüs katku esinemise kohta erinevates riikides;
- Patoloogiakahtlusega inimeste tuvastamine, isoleerimine ja ravi;
- katku suhtes ebasoodsatest piirkondadest saabuvate sõidukite desinfitseerimine.
Lisaks tehakse pidevalt tööd looduslikes haiguskolletes: metsnäriliste loendamine, nende uurimine katkubakterite tuvastamiseks, nakatunud isendite hävitamine ja võitlus kirpude vastu. Kui külas avastatakse kasvõi üks patsient, rakendatakse järgmisi epideemiavastaseid meetmeid:
- karantiini kehtestamine inimeste mitmepäevase sisse- ja väljasõidukeeluga;
- katkuhaigetega kokku puutunud inimeste isoleerimine;
- desinfitseerimine haiguskolletes.
Katkuhaigetega kokku puutunud inimestele antakse profülaktilisel eesmärgil katkuvastast seerumit koos antibiootikumidega. Inimesed vaktsineeritakse katku elusvaktsiiniga järgmistel juhtudel:
- looduslikes nakkuskolletes viibimisel või eelseisval ebasoodsasse piirkonda lahkumisel;
- töö ajal, mis on seotud võimaliku kokkupuutega nakkusallikatega;
- laialt levinud nakkusega loomade seas asulate läheduses.

Katk – haigestumuse statistika
Tänu meditsiini arengule ja riikidevaheliste ennetusmeetmete säilitamisele esineb katku harva laialdaselt. Iidsetel aegadel, kui selle nakkuse vastu ravimeid ei leiutatud, oli suremus peaaegu sada protsenti. Nüüd ei ületa need arvud 5-10%. Samas, kui palju inimesi on maailmas viimasel ajal katku surnud, ei saa muud üle kui murettekitavaks.
Katk inimkonna ajaloos
Katk on jätnud inimkonna ajalukku laastavad jäljed. Suurimateks epideemiateks peetakse:
- Egiptusest alguse saanud "Justiniuse katk" (551-580), millesse suri üle 100 miljoni inimese;
- Ida-Hiinast toodud "musta surma" epideemia (XIV sajand) Euroopas, mis nõudis umbes 40 miljonit inimelu;
- katk Venemaal (1654-1655) - umbes 700 tuhat surma;
- katk Marseille's (1720-1722) - suri 100 tuhat inimest;
- katku pandeemia (19. sajandi lõpp) Aasias – suri üle 5 miljoni inimese.
Katk täna
Buboonilist katku leidub praegu kõigil mandritel, välja arvatud Austraalia ja Antarktika. Ajavahemikul 2010–2015 diagnoositi üle 3 tuhande haigusjuhu, surmaga lõppenud tulemus oli aga 584 nakatunul. Enamik juhtumeid registreeriti Madagaskaril (üle 2 tuhande). Katkukoldeid on täheldatud sellistes riikides nagu Boliivia, USA, Peruu, Kõrgõzstan, Kasahstan, Venemaa jt. Venemaa katku endeemilised piirkonnad on: Altai, Ida-Uurali piirkond, Stavropol, Transbaikalia ja Kaspia madalik.
