Kas izraisa mēri. Mēra izraisītājs. Viduslaiku buboņu mēra klīniskā aina
Mēri izraisa mēra bacilis. Un galvenais infekcijas rezervuārs dabā ir grauzēji un zaķveidīgie.
Arī plēsēji, kas medī šo sugu dzīvniekus, var izplatīt infekciju.
Mēra pārnēsātājs ir blusa, kuras kodums inficē cilvēku. Infekciju var pārnest arī cilvēku utis un ērces.
Tāpat mēra baciļa iekļūšana cilvēka organismā iespējama, apstrādājot inficētu dzīvnieku ādas vai ēdot ar mēri slima dzīvnieka gaļu.
No cilvēka uz cilvēku slimība tiek pārnesta ar gaisā esošām pilieniņām.
Cilvēkam ir augsta uzņēmība pret infekciju ar mēri!
mēra simptomi
Mēris ir diezgan daudz šķirņu, bet visbiežāk sastopama buboniskā forma.
Mēri raksturo asa, pēkšņa parādīšanās ar smagiem drebuļiem un drudzi. Viņiem pievienojas reibonis, vājums, muskuļu sāpes, slikta dūša un vemšana.
Cieš nervu sistēma, pacienti ir nobijušies, nemierīgi, var kļūt dedzīgi, viņiem ir tendence kaut kur bēgt.
Pārkāpta kustību koordinācija, gaita, runa.
Buboņu mēri raksturo attīstības jeb mēra bubo. Tās izskata zonā pacients izjūt stipras sāpes. Bubo pamazām veido blīvu audzēju ar izplūdušām malām, kas pieskaroties ir ļoti sāpīgs. Āda virs bubo sākotnēji ir normālas krāsas, pieskaroties karsta, pēc tam kļūst tumši sarkana, ar zilganu nokrāsu un spīdīga.
Palielinās arī citas limfmezglu grupas, veidojas sekundāri buboi.
Ja to neārstē, buboes izdalās, pēc tam atveras un pārvēršas fistulās. Tad viņi pakāpeniski dziedē.
Mēra komplikācijas
Vairumā gadījumu slimību sarežģī DIC, tas ir, izkliedēta intravaskulāra koagulācija.
Līdz 10% pacientu ir pēdu, pirkstu vai ādas gangrēna.
Mēra diagnoze
Mēra diagnoze balstās uz epidemioloģiskiem datiem. Šobrīd visi dabiskie mēra perēkļi ir stingri reģistrēti. Diagnozei svarīgas ir arī slimības raksturīgās klīniskās izpausmes. Tiek veikta arī bubopunktu un čūlu izdalīšanās bakterioskopiskā izmeklēšana.
mēra ārstēšana
Pirmkārt, cilvēks ar mēri jāhospitalizē infekcijas slimību slimnīcā.
Galvenās zāles slimības ārstēšanā ir antibakteriālie līdzekļi.
Pacientu, kuram ir bijis mēris, izraksta no infekcijas slimnīcas pēc pilnīgas atveseļošanās, slimības simptomu izzušanas un trīs reizes negatīva bakterioloģiskās kultūras rezultāta.
Ar buboņu mēri izdalījumi tiek veikti ne agrāk kā 1 mēnesi pēc atveseļošanās.
Atveseļojušies cilvēki tiek reģistrēti ambulatorā 3 mēnešu laikā pēc pēdējo slimības pazīmju pazušanas.
1. Mēra patogēna morfoloģija
2. Mēra patogēnu rezistence
3. Bioloģija, kultūras īpašības
1.Mērisattiecas uz īpaši bīstamām infekcijām un ir tipisks zoonoze ar dabisku fokusu. grauzēji(zemes vāveres, murkšķi, peles, žurkas) ir infekcijas rezervuārs dabā un pārnēsā tās viena otrai galvenokārt ar blusām. No slimiem grauzējiem (arī caur blusām) var inficēties vīrietis, kas noved pie turpmākiem mēra uzliesmojumiem cilvēku vidū.
Morfoloģija:patogēns- yersinia pestis, attiecas uz Yersinia ģints, enterobaktēriju ģimene. Tas ir fiksēts olveida stienis, noapaļots galā, 1,5-2 x 0,5-0,7 mikroni liels. Aprakstīts mēra patogēnu polimorfisms ar iegarenu granulu, pavedienu un filtrējošu formu parādīšanos.
mēra aģents neveido sporas, ir kapsula, ir gramnegatīvs, viegli krāsojas ar anilīna krāsvielām (bipolārais krāsojums ir intensīvāks galos). Uztriepes no buljona mēra baktērijas ir sakārtotas dažāda garuma ķēdēs, parasti ar skaidri noteiktu bipolaritāti. Dīvainas formas var atrast uz agara ar 3% sāli.
Mēris mikrobs kultivējot uz mākslīgām barotnēm paaugstinātā temperatūrā (37 °C), veidojas kapsulas. Kapsula vislabāk veidojas uz mitrām un nedaudz skābām barotnēm. Flagellu nav.
2. Ilgtspējība mēra izraisītājs ārpus ķermeņa vides faktoru ietekmei ir nevienlīdzīgs. Temperatūras pazemināšana palielina baktēriju izdzīvošanas laiku, tās saglabājas uz pārtikas un sadzīves priekšmetiem līdz 3 mēnešiem, bubo pūlī - 40 dienas, asinīs un krēpās - 1 mēnesi vai ilgāk. 55 ° C temperatūrā tie mirst pēc 10-15 minūtēm, 100 ° C temperatūrā - pēc dažām sekundēm. Tradicionālie dezinfekcijas līdzekļi darba koncentrācijās (dzīvsudraba hlorīds 1:1000, 3-5% lizola šķīdums, 3% karbolskābes šķīdums, 10% kaļķa piena šķīdums), antibiotikas (streptomicīns, tetraciklīns, hloramfenikols) kaitīgi ietekmē mēri. stick. Mēra baktērijas veido endo- un eksotoksīnu, satur līdz 20 antigēniem.
3. Kultūras īpašības: mēra izraisītājs fakultatīvā anaeroba. Labi aug uz parastajām šķidrām un barotnēm (gaļas-peptona agars, buljons) 25-30 "C temperatūrā. Lai stimulētu mēra mikrobu augšanu, vēlams pievienot nātrija sulfītu, hemolizētas asinis, kas sintezē elpceļus. enzīmi, uz barotnes barotni.Agar plates jau pēc 24 stundām ir manāma mēra mikroba augšana smalka pelēcīga pārklājuma veidā.
Kolonijas uz agara atbilst R-formai (virulents); kolonijas attīstības sākums tiek konstatēts kā ļoti mazu irdenu puduru parādīšanās un pēc tam plakani slāņaini veidojumi ar nelīdzenām malām, kas atgādina pelēcīgi baltu mežģīņu kabatlakatiņu ar zilganu nokrāsu. Kolonijām raksturīgs polimorfisms.
Uz buljona kultūra aug pārslu veidā, suspendēta, pilnīgi caurspīdīgā šķidrumā ar irdenām nogulsnēm apakšā. Mēra patogēni reducē nitrītus līdz nitrātiem, fermentē glikozi, levulozi, maltozi, galaktozi, arabinozi, ksilozi un mannītu, veidojot plēvi, veidojot dehidrāzi un ureāzes. Želatīns nav sašķidrināts, neveidojas indols un sērūdeņradis.
65. jautājums. Mēra laboratoriskā diagnostika
1. Materiālu paraugu ņemšana un mikroskopiskā izmeklēšana
2. Bakterioloģiskā izpēte
3. bioloģiskais paraugs
4. Paātrinātās bakterioloģiskās izpētes metodes
5. Mēra laboratoriskā diagnostika
1. Mēris ir ārkārtīgi lipīga Tāpēc materiāla ņemšana no pacienta (īpaši plaušu forma) tiek ražots ar piesardzības pasākumiem. Darbs pavardā tiek veikts pilnā pret mēra uzvalkā.
var nogādāt laboratorijā šādi materiāli:
Bubo (pneimonijas mēris) saturs;
Izvadošas čūlas vai karbunkula punkcijas (mēra ādas forma);
Materiāls no rīkles, kas ņemts ar tamponu, un krēpas (pneimonija);
Sekciju materiāls (līķa orgānu gabali, asinis);
dzīvi grauzēji;
Grauzēju līķi;
Blusu grauzēji;
Pārtikas produkti.
Materiāls jālieto pirms ārstēšanas. Mikrobioloģiskās diagnostikas nozīme ir milzīga, jo īpaši, lai identificētu pirmos mēra gadījumus. Sākotnējā diagnoze tiek noteikta, pamatojoties uz materiāla mikroskopisku izmeklēšanu, galīgā - uz kultūras izolāciju un identificēšanu.
Mikroskopiskā izmeklēšana: uztriepes tiek fiksētas, pilnībā iegremdējot Inpiforova šķidrums uz 20 min. Grama traips nepieciešams visos gadījumos. Tajā pašā laikā uztriepe tiek iekrāsota ar Lēflera metilēnzilo, jo šī metode labāk nosaka bipolaritāti.
Bakterioloģiskā izmeklēšana: testa materiāla inokulāciju veic uz agara, pievienojot augšanas stimulatorus (asinis, nātrija sulfītu). Pārbaudot ar svešu mikrofloru stipri piesārņotu materiālu (sapuvušus līķus, krēpas), agaram pievieno genciānas vijolīti 1: 100 000. Gadījumos, kad ir aizdomas par bakteriofāga klātbūtni, sējumus apstrādā ar antifāgu serumu. Kultūraugu inkubāciju veic 28 °C temperatūrā. Pozitīvos gadījumos kolonijas parādās raksturīgu "mežģīņu kabatlakatiņu" veidā pēc 12 stundām. Ja tīrkultūru izolē ar tiešu inokulāciju, tā jāidentificē, pamatojoties uz šādiem datiem.
Kolonijas izskats uz agara;
Raksturīga augšana uz buljona;
Tipiska mikrobu morfoloģija uztriepēs un negatīvā Grama krāsojumā;
Tipiski patoloģiski anatomiķi laboratorijas dzīvniekiem, ja tie ir inficēti ar tīrkultūru;
Aglutinācija ar specifisku serumu;
Saistība ar konkrētu bakteriofāgu. Pētījums fermentatīvās īpašības, mobilitāte utt. tiek ražotas tikai īpašos gadījumos diferenciāldiagnozei ar radniecīgām baktēriju sugām. Fāgu tests tiek veikta uz cietas barotnes, uzliekot fāga pilienu svaigai kultūras inokulācijai, un uz šķidrām barotnēm, pievienojot fāgu buljona kultūrai 1/10 no kultūras tilpuma. Galīgais secinājums izdarīts, pamatojoties uz pētāmās kultūras iezīmju kompleksa izpēti. Tajā pašā laikā nevajadzētu aizmirst par mainīguma fenomenu.
3. bioloģiskais paraugs nepieciešami pētījumiem. Visjutīgākie laboratorijas dzīvnieki ir jūrascūciņas un baltās peles. Lai izveidotu bioloģisko paraugu, dzīvniekus inficē intraperitoneāli, subkutāni vai intradermāli, un, ja materiāls ir piesārņots ar svešu mikrofloru, ierīvējot skarificētajā ādā.
atkarībā no infekcijas metodes un jutības pret patogēnu pakāpes dzīvnieki mirst no mēra 3-9 dienā pēc inficēšanās, iekšējo orgānu izmaiņas hemorāģiskā iekaisuma veidā, asiņošana: iekšā uztriepes-nospiedumi no orgāniem - daudz mēra mikroorganismu; inficēto orgānu un asiņu kultūras nodrošina bagātīgu patogēna augšanu.
4. Paātrinātās bakterioloģiskās izpētes metodes. Tiek izmantota mēra patogēna paātrinātas noteikšanas metode, izmantojot testa materiālā ievietotu bakteriofāgu. īpaši praktisku objektu izpētei: materiāls no pacienta, no līķa, no ārējās vides. Materiāls tiek pētīts uzklāts uz 3 agara plāksnēm ar hemolizētas asinis un genciānas violets. Uz pirmās un otrās agara plāksnes iekšā testa materiālu nekavējoties ievada ar mēra bakteriofāgu (atšķaida 10 reizes). Trešajam trauciņam (kontrolei) nav pievienots bakteriofāgs. rezultātus tie sāk lasīt 2,5-3 stundas pēc ievietošanas termostatā. Ja pētāmajā materiālā ir ievērojams daudzums mēra mikrobu, pēc 2 stundām uz sākotnējās mēra mikroba augšanas fona ir redzami nelieli bakteriofāgu nūjiņas. Mēra paātrinātās diagnostikas metode balstās uz mēra bakteriofāga spēju ātri (30-40 minūtes) vairoties mēra mikroba klātbūtnē.
liela uzmanība ir pelnījis luminiscējošā-seroloģiskā metode, ar kuru var noteikt mēra izraisītāju gaisā, ūdenī, pārtikā. Fāga titra paaugstināšanas reakcija (kā indikatorfāgs tika piedāvāts Institūta "Microbe" ražotais mēra bakteriofāgs iekšā kā atsauces kultūra). Fāga titra paaugstināšanas reakcijas izmantošana mēra mikrobu indikācijai ir balstīta uz eksperimentālu pētījumu; izmantojot fāga titra palielināšanas reakciju, 3-3 Ug h laikā var noteikt 1 miljonu mēra nūjiņu.
Kā testa materiālu var izmantot ūdeni, asinis, nospiedumus no orgāniem, izdalījumus no bubo. Materiālu vispirms audzē uz barotnes, pēc tam pievieno genciānas violetu (1 ml 0,1% ūdens-spirta šķīduma uz 100 ml barotnes), lai nomāktu svešu mikrofloru, un pēc tam mēģenēs pievieno dažādu koncentrāciju fāgu.
5. Seroloģiskās reakcijas atrasts praksē plašs pielietojums. Tos izmanto slimībām, par kurām ir aizdomas par mēri retrospektīva diagnoze, apsekojot dabiskos mēra avotus. Šim nolūkam tiek izmantota ar enzīmu saistīta imūnsorbcijas aglutinācija, pasīvā hemaglutinācijas reakcija, netiešā aglutinācijas reakcija. Ekspresmetode ir luminiscējoši seroloģiskā, kas ļauj noteikt patogēnu testa materiālā pēc 2 stundām.
66. jautājums. Tularēmijas izraisītājs
1. Tularēmijas izraisītāja morfoloģiskās un kultūras īpašības
2. Izturība pret fizikāliem un ķīmiskiem faktoriem
3. Antigēna struktūra
4. Tularēmijas izraisītāja patogenitāte
1 . Pret tularēmiju (Francisella tularensis) kā viena no dabiskajām fokālās zoonozes infekcijām raksturīga bioenozes triāde:
Patogēns;
ierosinātāju rezervuāri;
Pārnēsātāji ir asinssūcēji kukaiņi. Piešķirt 3 pasugas tularēmija mikrobs:
Nearktikas (amerikāņu);
Vidusāzijas;
Holarktika (Eiropas-Āzijas).
Baktērijas Nearktiskajai pasugai atšķirībā no pārējām ir raksturīga augsta patogenitāte cilvēkiem un laboratorijas dzīvniekiem.
Morfoloģija: tularēmijas baktērijas ir ļoti maza izmēra - 0,3-0,5 mikroni, kas spēj iziet cauri dažiem baktēriju filtriem. Kultivējot uz mākslīgām barotnēm, tularēmijas mikrobam parasti ir sava forma. mēs esam ļoti mazs coccus, un dzīvnieku orgānos tas ir biežāk sastopams kokobaktēriju veidā.
Kultūrās uz uzturvielu barotnēm tularēmijas baktērijas uzrāda polimorfismu, kas ir īpaši izteikts amerikāņu šķirnē. Mikrobs ir nekustīgs, neveido sporas, ir neliela kapsula. Kultūrās raksturīga baktēriju izraisīta gļotu veidošanās, kas viegli nosakāma stikla uztriepes izgatavošanā. Tularēmijas baktēriju traips visi krāsvielas, ko parasti izmanto laboratorijas praksē, bet ievērojami bālākas nekā daudzas baktērijas. Saskaņā ar Gramu tularēmijas baktērijas iekrāsojas negatīvi. Nospiedumu uztriepes no orgāniem iekrāso atbilstoši Romanovskis-Giemsa, tajā pašā laikā tularēmijas mikrobi no citas (svešas) floras atšķiras ar smalkāku purpursarkanu krāsu un mazākiem izmēriem.
Bioloģija, kultūras īpašības: tularēmijas mikrobs ir dīvains attiecībā uz audzēšanu mākslīgās barotnēs. Tas neaug uz parastā gaļas-peptona agara vai buljona. Mikrobus var kultivēt uz dzeltenuma barotnes, pievienojot cistīnu un citas uzturvielas, īpaši asinis. Optimālā temperatūra ir 36-37°C. Stingri aerobi. Izolētas kolonijas ērti iegūst, inokulējot uz plāksnēm ar Trešdiena Emelyanova(hidrolizēti zivju milti, želatīns, raugs, nātrija hlorīds, glikoze, cistīns, agars) vai franciska vide- (gaļas-peptona agars ar 1% peptona, 0,5% nātrija hlorīda, cistīna, glikozes).
Pēc sterilizācijas šīs barotnes pievieno 5-10 ml defibrinētu trušu asiņu. Kolonijas uz šīm barotnēm ir bālganas ar zilganu nokrāsu, apaļas, ar gludu malu, izliektas, gludas, spīdīgas, ar retu inokulāciju sasniedz (pēc dažām dienām) 1-2 mm vai lielāku diametru.
šķidrumā Barības barotnēs tularēmijas mikrobs vairojas sliktāk, un augšana tiek novērota tikai uz barotnes virsmas, kas ir saistīta ar baktērijas aerofilo raksturu. Labus kultivēšanas rezultātus var iegūt, pievienojot koloīdus (vistas dzeltenumu, agaru utt.) šķidrai barotnei vai barotni aerējot. Tularēmijas mikroba spēja raudzēt ogļhidrātus un spirtus ir ierobežota. Tularēmijas mikrobi fermentē glikozi, maltozi un dažos gadījumos levulozi un mannozi līdz skābei. Tularēmijas baktērijas neraudzē laktozi, saharozi, mannītu un vairākas citas vielas.
2. Ilgtspējība uz fizikāli ķīmiski faktori: ārējā vidē patogēns saglabājas ilgu laiku, īpaši zemā temperatūrā: graudos un salmos temperatūrā zem 0 ° C līdz 6 mēnešiem, saldētu dzīvnieku līķos - līdz 8 mēnešiem. Dabiskos apstākļos tularēmijas izraisītāji tika konstatēti strautu, aku ūdenī, kā arī salmos un citos objektos, tam ir liela epidemioloģiska nozīme. Tularēmijas baktērijas nav izturīgas pret augstām temperatūrām - vārot mikrobus nekavējoties iznīcina, un karsēšana līdz 60 ° C izraisa to nāvi 20 minūšu laikā. Tiešā saules gaismā tularēmijas baktērijas mirst 20-30 minūšu laikā, izkliedētā gaismā to dzīvotspēja saglabājas līdz 3 dienām.
Tularēmijas mikrobs nav izturīgs pret parastajiem dezinfekcijas līdzekļiem - lizols, fenols, hlors, sublimāts. Baktērijas ir īpaši jutīgas pret etilspirts un, pakļaujoties tai, viņi mirst mazāk nekā minūtes laikā.
3. Antigēna struktūra: tularēmijas mikrobs satur 2 antigēnu kompleksi:
Apvalks (Vi);
Somatiskais (O).
Ar apvalks patogēna virulence un imunogēnās īpašības ir saistītas ar antigēnu. Ar Vi-aglutināciju, kas raksturīga virulentām kultūrām, mēģenes apakšā nogulsnējas stabils aglutināts, kas kratot viegli sadalās mazās pārslās; ar O-aglutināciju, kas raksturīga pilnīgi avirulentām kultūrām, izgulsnējas nestabils aglutināts, kas, sakratot, viegli sadalās mazās pārslās vai gandrīz viendabīgā suspensijā. Tularēmijas baktērijas parāda antigēnu Afinitāte ar brucellu: specifisks tularēmijas aglutinējošais serums ar augstu titru var aglutinēt brucellu nelielos atšķaidījumos, bet brucellas serums - tularēmijas baktērijas. Dažām saprofītiskajām baktērijām ir arī iespēja daļēji aglutinēties ar tularēmijas serumu. Bakteriofagiju var novērot tularēmijas baktēriju muzeju celmos, taču šo parādību var noteikt tikai tad, ja tā tiek inokulēta uz plāksnēm ar īpaši izvēlētu barotni.
4. Patogenitāte. Tularēmijas baktēriju celmiem, kas izdalīti dabiskos perēkļos no grauzējiem, ērcēm un citiem priekšmetiem, kā arī no slimiem cilvēkiem, ir augsta līmeņa līdzīgas īpašības, ieskaitot virulenci. Atšķirības ir tikai starp celmiem - amerikāņu un eiroāzijas. Kultivējot uz mākslīgām barotnēm, tularēmijas baktērijas tiek pārveidotas no virulentās S formas uz avirulento R formu, tās tiek apzīmētas kā SR variants. Viņiem pieder atlikušā virulence pret tularēmiju jutīgiem dzīvniekiem, piemēram, baltajām pelēm.
Tularēmijas mikroba patogēnās īpašības galvenokārt ir saistītas ar toksiskām vielām, kas ir endotoksīni. Tularēmijas mikrobs ir patogēns daudzām zīdītāju sugām un īpaši grauzējiem, taču tā patogenitātes pakāpe nav vienāda visām sugām.
Peles, ūdensžurkas, zaķi, kāmji, mājas peles un citi grauzēji un kukaiņi izrāda vislielāko uzņēmību un jutību pret tularēmiju. Šiem dzīvniekiem pat ar minimālām infekcijas devām slimība norit atbilstoši akūtas septicēmijas veidam, tie lielos daudzumos izvada patogēnu ar urīnu un fekālijām un mirst ar neparasti intensīvu iekšējo orgānu un asiņu piesārņojumu ar baktērijām.
67. jautājums. Tularēmijas laboratoriskā diagnostika cilvēkiem
Vairāk nekā pusi Eiropas iedzīvotāju viduslaikos (XIV gadsimtā) iznīcināja mēris, kas pazīstams kā melnā nāve. Šo epidēmiju šausmas palika cilvēku atmiņā pēc vairākiem gadsimtiem un pat tika iemūžinātas mākslinieku audeklos. Turklāt mēris atkārtoti apmeklēja Eiropu un prasīja cilvēku dzīvības, kaut arī ne tik daudz.
Šobrīd mēra slimība ir saglabājusies. Ik gadu inficējas aptuveni 2 tūkstoši cilvēku. Lielākā daļa no viņiem mirst. Lielākā daļa infekcijas gadījumu tiek novēroti Ķīnas ziemeļu reģionos un Vidusāzijas valstīs. Pēc ekspertu domām, melnajai nāvei šodien nav iemeslu un apstākļu.
Mēra izraisītājs tika atklāts 1894. gadā. Pētot slimības epidēmijas, Krievijas zinātnieki izstrādāja slimības attīstības, diagnostikas un ārstēšanas principus, tika izveidota pretmēra vakcīna.
Mēra simptomi ir atkarīgi no slimības formas. Kad tiek skartas plaušas, pacienti kļūst ļoti lipīgi, jo infekcija izplatās vidē ar gaisa pilienu palīdzību. Mēra buboņu formā pacienti ir nedaudz lipīgi vai vispār nav lipīgi. Skarto limfmezglu sekrēcijās patogēnu nav vai to ir ļoti maz.
Mēra ārstēšana ir kļuvusi daudz efektīvāka, parādoties modernām antibakteriālām zālēm. Kopš tā laika mirstība no mēra ir samazinājusies līdz 70%.
Mēra profilakse ietver vairākus pasākumus, kas ierobežo infekcijas izplatību.
Mēris ir akūta infekcioza zoonozes vektora pārnēsāta slimība, kas NVS valstīs tiek uzskatīta kopā ar tādām slimībām kā holēra, tularēmija un bakas (AI).
Rīsi. 1. Glezna "Nāves triumfs". Pīters Brēhels.
mēra aģents
1878. gadā G. N. Minhs un 1894. gadā A. Jersens un S. Kitazato neatkarīgi viens no otra atklāja mēra izraisītāju. Pēc tam krievu zinātnieki pētīja slimības attīstības mehānismu, diagnostikas un ārstēšanas principus un izveidoja pretmēra vakcīnu.
- Izraisītājs (Yersinia pestis) ir bipolārs nekustīgs coccobacillus, kam ir smalka kapsula un kas nekad neveido sporas. Kapsulas un antifagocītu gļotu veidošanās spēja neļauj makrofāgiem un leikocītiem aktīvi cīnīties ar patogēnu, kā rezultātā tas strauji vairojas cilvēku un dzīvnieku orgānos un audos, izplatoties ar asinsriti un limfātisko ceļu visā organismā. ķermenis.
- Mēra patogēni ražo eksotoksīnus un endotoksīnus. Ekso- un endotoksīni atrodas baktēriju ķermeņos un kapsulās.
- Baktēriju agresijas enzīmi (hialuronidāze, koagulāze, fibrinolizīns, hemolizīns) atvieglo to iekļūšanu organismā. Nūja spēj iekļūt pat caur veselu ādu.
- Zemē mēra bacilis savu dzīvotspēju nezaudē pat vairākus mēnešus. Dzīvnieku un grauzēju līķos izdzīvo līdz vienam mēnesim.
- Baktērijas ir izturīgas pret zemu temperatūru un sasalšanu.
- Mēra patogēni ir jutīgi pret augstu temperatūru, skābu vidi un saules gaismu, kas tos nogalina tikai 2 līdz 3 stundu laikā.
- Līdz 30 dienām patogēni paliek strutas, līdz 3 mēnešiem - pienā, līdz 50 dienām - ūdenī.
- Dezinfekcijas līdzekļi mēra baciļus iznīcina dažu minūšu laikā.
- Mēra patogēni izraisa slimības 250 dzīvnieku sugām. Lielākā daļa no tiem ir grauzēji. Kamieļi, lapsas, kaķi un citi dzīvnieki ir uzņēmīgi pret šo slimību.

Rīsi. 2. Fotoattēlā mēra baktērija - baktērija, kas izraisa mēri - Yersinia pestis.

Rīsi. 3. Fotoattēlā mēra izraisītāji. Krāsošanas intensitāte ar anilīna krāsvielām ir vislielākā baktēriju polios.
php?post=4145&action=edit#
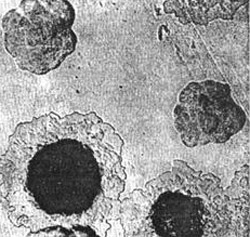
Rīsi. 4. Fotoattēlā mēra patogēni - augšana uz blīvas kolonijas barotnes. Sākumā kolonijas izskatās kā šķelts stikls. Turklāt to centrālā daļa ir sablīvēta, un perifērija atgādina mežģīnes.
Epidemioloģija
Infekcijas rezervuārs
Grauzēji (tarbagāni, murkšķi, smilšu peles, zemes vāveres, žurkas un mājas peles) un dzīvnieki (kamieļi, kaķi, lapsas, zaķi, eži u.c.) ir viegli uzņēmīgi pret mēra bacili. No laboratorijas dzīvniekiem baltās peles, jūrascūciņas, truši un pērtiķi ir uzņēmīgi pret infekciju.
Suņi nekad nesaslimst ar mēri, bet tie pārnes patogēnu caur asinssūcēju kukaiņu – blusu kodumiem. Dzīvnieks, kas miris no slimības, pārstāj būt infekcijas avots. Ja ar mēra baciļiem inficēti grauzēji nonāk ziemas miegā, tad slimība viņos iegūst latentu gaitu un pēc pārziemošanas atkal kļūst par patogēnu izplatītājiem. Kopumā ir līdz 250 slimu dzīvnieku sugām, kas ir infekcijas avots un rezervuārs.

Rīsi. 5. Grauzēji ir mēra patogēna rezervuārs un avots.

Rīsi. 6. Fotoattēlā ir redzamas mēra pazīmes grauzējiem: palielināti limfmezgli un vairāki asinsizplūdumi zem ādas.

Rīsi. 7. Fotoattēlā neliela jerboa ir mēra nesējs Vidusāzijā.

Rīsi. 8. Fotoattēlā melnā žurka ir ne tikai mēra, bet arī leptospirozes, leišmaniozes, salmonelozes, trihinelozes u.c.
Infekcijas veidi
- Galvenais patogēnu pārnešanas ceļš ir blusu kodumi (transmisīvais ceļš).
- Infekcija var iekļūt cilvēka organismā, strādājot ar slimiem dzīvniekiem: kaujot, nodīrājot ādu un sagriežot (kontakta ceļš).
- Patogēni var iekļūt cilvēka organismā ar piesārņotu pārtiku, to nepietiekamas termiskās apstrādes rezultātā.
- No pacienta ar mēra pneimonisko formu infekcija izplatās ar gaisa pilienu palīdzību.

Rīsi. 9. Fotoattēlā redzama blusa uz cilvēka ādas.

Rīsi. 10. Fotogrāfijā blusu koduma brīdis.
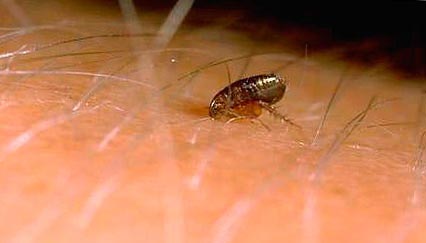
Rīsi. 11. Blusu koduma brīdis.
Patogēnu vektori
- Patogēnu nesēji ir blusas (dabā ir vairāk nekā 100 šo posmkāju sugu),
- Patogēnu nesēji ir daži ērču veidi.
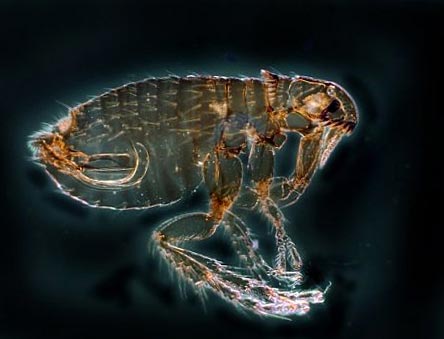
Rīsi. 12. Fotoattēlā blusa ir galvenais mēra pārnēsātājs. Dabā ir vairāk nekā 100 šo kukaiņu sugu.

Rīsi. 13. Fotoattēlā goferblusa ir galvenais mēra pārnēsātājs.
Kā notiek infekcija
Infekcija notiek, iekost kukaini un berzējot tā izkārnījumus un zarnu saturu regurgitācijas laikā barošanas laikā. Blusas zarnu caurulītē savairojoties baktērijām, koagulāzes (patogēnu izdalītais enzīms) ietekmē veidojas “korķis”, kas neļauj cilvēka asinīm iekļūt tās organismā. Tā rezultātā blusa atgrūž trombu uz sakostā ādas. Inficētās blusas ir ļoti infekciozas no 7 nedēļām līdz 1 gadam.

Rīsi. 14. Fotoattēlā blusu kodums ir pulītisks kairinājums.
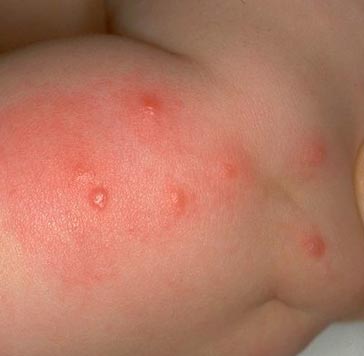
Rīsi. 15. Fotoattēlā redzama raksturīga blusu koduma sērija.

Rīsi. 16. Skats uz apakšstilbu ar blusu kodumiem.

Rīsi. 17. Skats uz augšstilbu ar blusu kodumiem.
Cilvēks kā infekcijas avots
- Kad tiek skartas plaušas, pacienti kļūst ļoti lipīgi. Infekcija izplatās vidē ar gaisa pilienu palīdzību.
- Mēra buboņu formā pacienti ir nedaudz lipīgi vai vispār nav lipīgi. Skarto limfmezglu sekrēcijās patogēnu nav vai to ir ļoti maz.
Mēra attīstības mehānismi
Mēra baciļa spēja veidot kapsulu un antifagocītiskas gļotas neļauj makrofāgiem un leikocītiem ar to aktīvi cīnīties, kā rezultātā patogēns strauji savairojas cilvēku un dzīvnieku orgānos un audos.
- Mēra izraisītāji caur bojātu ādu un tālāk pa limfātisko ceļu iekļūst limfmezglos, kas kļūst iekaisuši un veido konglomerātus (burbuļus). Kukaiņu koduma vietā attīstās iekaisums.
- Patogēna iekļūšana asinsritē un tā masveida pavairošana izraisa bakteriālas sepses attīstību.
- No pacienta ar mēra pneimonisko formu infekcija izplatās ar gaisa pilienu palīdzību. Baktērijas iekļūst alveolos un izraisa smagu pneimoniju.
- Reaģējot uz baktēriju masveida pavairošanu, pacienta ķermenis ražo milzīgu skaitu iekaisuma mediatoru. Attīstās izplatīts intravaskulāras koagulācijas sindroms(DIC), kurā tiek ietekmēti visi iekšējie orgāni. Īpaši bīstami organismam ir asinsizplūdumi sirds muskuļos un virsnieru dziedzeros. Izstrādātais infekciozi toksisks šoks izraisa pacienta nāvi.
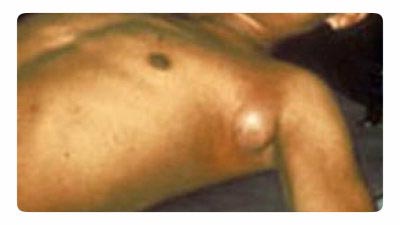
Rīsi. 18. Fotoattēlā redzams buboņu mēris. Tipisks limfmezglu palielinājums padusē.
mēra simptomi
Slimība izpaužas pēc patogēna iekļūšanas organismā 3-6 dienas (reti, bet ir bijuši slimības izpausmes gadījumi 9. dienā). Kad infekcija nonāk asinsritē, inkubācijas periods ir vairākas stundas.
Sākotnējā perioda klīniskā aina
- Akūts sākums, liela temperatūras paaugstināšanās un drebuļi.
- Mialģija (muskuļu sāpes).
- Sāpīgas slāpes.
- Spēcīga vājuma izpausme.
- Psihomotorā uzbudinājuma strauja attīstība (tādus pacientus sauc par "trakiem"). Uz sejas parādās šausmu maska (“mēra maska”). Retāk tiek novērota letarģija un apātija.
- Seja kļūst hiperēmiska un pietūkusi.
- Mēle ir blīvi pārklāta ar baltu ("krīta mēle").
- Uz ādas parādās vairāki asinsizplūdumi.
- Ievērojami palielināta sirdsdarbība. Parādās aritmija. Asinsspiediens pazeminās.
- Elpošana kļūst sekla un ātra (tachypnea).
- Izdalītā urīna daudzums ir strauji samazināts. Attīstās anūrija (pilnīgs urīna izdalīšanās trūkums).
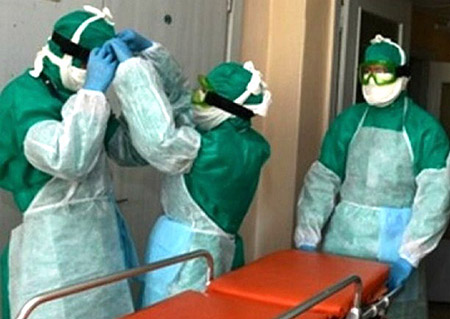
Rīsi. 19. Fotoattēlā palīdzību mēra slimniekam sniedz mediķi, ģērbušies pretmēra uzvalkos.
Mēra formas
Vietējās slimības formas
Ādas forma
Blusu koduma vai saskares ar inficētu dzīvnieku vietā uz ādas parādās papula, kas ātri izčūlojas. Tad parādās melns krevelis un rēta. Visbiežāk ādas izpausmes ir pirmās pazīmes, kas liecina par briesmīgākām mēra izpausmēm.
buboņu forma
Visbiežāk sastopamā slimības izpausme. Limfmezglu palielināšanās parādās netālu no kukaiņu koduma vietas (cirkšņa, paduses, dzemdes kakla). Biežāk iekaist viens limfmezgls, retāk – vairāki. Ar vairāku limfmezglu iekaisumu vienlaikus veidojas sāpīgs bubo. Sākotnēji limfmezgls ir cietas konsistences, sāpīgs palpējot. Pamazām tas mīkstina, iegūstot pastas konsistenci. Turklāt limfmezgls vai nu izzūd, vai arī veidojas čūlas un skleroze. No skartā limfmezgla infekcija var iekļūt asinsritē, un pēc tam attīstās bakteriāla sepse. Mēra buboņu formas akūtā fāze ilgst apmēram nedēļu.

Rīsi. 20. Fotoattēlā skartie kakla limfmezgli (buboes). Vairāki asinsizplūdumi ādā.
Rīsi. 21. Fotoattēlā mēra buboniskā forma ir kakla limfmezglu bojājums. Vairāki asinsizplūdumi ādā.

Rīsi. 22. Fotoattēlā redzama mēra buboņu forma.
Kopējās (vispārinātās) formas
Patogēnam nonākot asinsritē, attīstās plaši izplatītas (vispārinātas) mēra formas.
Primārā septiskā forma
Ja infekcija, apejot limfmezglus, nekavējoties nonāk asinsritē, tad attīstās primārā slimības septiskā forma. Reibums attīstās zibens ātrumā. Ar masveida patogēnu pavairošanu pacienta ķermenī tiek ražots milzīgs skaits iekaisuma mediatoru. Tas izraisa diseminētas intravaskulāras koagulācijas sindroma (DIC) attīstību, kurā tiek ietekmēti visi iekšējie orgāni. Īpaši bīstami organismam ir asinsizplūdumi sirds muskuļos un virsnieru dziedzeros. Izstrādātais infekciozi toksisks šoks izraisa pacienta nāvi.
Sekundārā septiskā slimības forma
Kad infekcija izplatās ārpus skartajiem limfmezgliem un patogēni nonāk asinsritē, attīstās infekciozā sepse, kas izpaužas kā krasa pacienta stāvokļa pasliktināšanās, pastiprināti intoksikācijas simptomi un DIC attīstība. Izstrādātais infekciozi toksisks šoks izraisa pacienta nāvi.

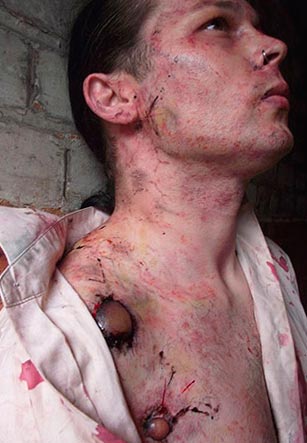
Rīsi. 23. Fotoattēlā mēra septiskā forma ir DIC sekas.

Rīsi. 24. Fotoattēlā mēra septiskā forma ir DIC sekas.

Rīsi. 25. 59 gadus vecais Pols Geilords (Portlendas iedzīvotājs Oregonas štatā, ASV). Mēra baktērijas viņa organismā nokļuva no klaiņojoša kaķa. Attīstītās slimības sekundārās septiskās formas rezultātā viņam tika amputēti roku un kāju pirksti.

Rīsi. 26. DIC sekas.
Ārēji izplatītas slimības formas
Primārā plaušu forma
Pneimoniskais mēris ir vissmagākā un bīstamākā slimības forma. Infekcija iekļūst alveolos ar gaisa pilienu palīdzību. Plaušu audu sakāvi pavada klepus un elpas trūkums. Ķermeņa temperatūras paaugstināšanās notiek ar smagiem drebuļiem. Krēpas slimības sākumā ir biezas un caurspīdīgas (stiklainas), pēc tam kļūst šķidras un putojošas, ar asiņu piejaukumu. Nepietiekamie fiziskās apskates dati neatbilst slimības smagumam. DIC attīstās. Tiek ietekmēti iekšējie orgāni. Īpaši bīstami organismam ir asinsizplūdumi sirds muskuļos un virsnieru dziedzeros. Pacienta nāve iestājas no infekciozi toksiska šoka.
Kad tiek skartas plaušas, pacienti kļūst ļoti lipīgi. Viņi ap sevi veido īpaši bīstamas infekcijas slimības perēkli.
Sekundārā plaušu forma
Tā ir ārkārtīgi bīstama un smaga slimības forma. Patogēni iekļūst plaušu audos no skartajiem limfmezgliem vai caur asinsriti baktēriju sepses gadījumā. Klīnika un slimības iznākums, tāpat kā primārajā plaušu formā.
zarnu forma
Šīs slimības formas esamība ir pretrunīga. Tiek pieņemts, ka inficēšanās notiek, lietojot inficētus produktus. Sākotnēji uz intoksikācijas sindroma fona parādās sāpes vēderā un vemšana. Tad pievienojas caureja un daudzie vēlmi (tenesms). Izkārnījumi ir bagātīgi, gļotādas asiņaini.
Rīsi. 27. Pretmēra tērpa foto - speciāls aprīkojums medicīnas darbiniekiem īpaši bīstamas infekcijas slimības fokusa likvidēšanas laikā.
Mēra laboratoriskā diagnostika
Mēra diagnostikas pamats ir ātra mēra baciļa noteikšana. Pirmkārt, tiek veikta uztriepes bakterioskopija. Tālāk tiek izolēta patogēna kultūra, kas inficē izmēģinājumu dzīvniekus.
Pētījuma materiāls ir bubo saturs, krēpas, asinis, izkārnījumi, audu gabali no mirušo orgāniem un dzīvnieku līķi.
Bakterioskopija
Mēra izraisītājs (Yersinia pestis) ir nūjveida bipolārs kokobacillus. Analīze mēra baciļu noteikšanai ar tiešu bakterioskopiju ir vienkāršākais un ātrākais veids. Rezultāta gaidīšanas laiks ir ne vairāk kā 2 stundas.
Bioloģiskā materiāla kultūraugi
Mēra patogēna kultūra tiek izolēta specializētās režīma laboratorijās, kas paredzētas darbam ar. Patogēna kultūras augšanas laiks ir divas dienas. Tālāk tiek veikts jutības pret antibiotikām tests.
Seroloģiskās metodes
Seroloģisko metožu izmantošana ļauj noteikt antivielu klātbūtni un augšanu pacienta asins serumā pret mēra patogēnu. Rezultāta saņemšanas laiks ir 7 dienas.

Rīsi. 28. Mēra diagnostiku veic īpaša režīma laboratorijās.
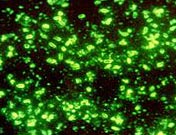
Rīsi. 29. Fotoattēlā mēra izraisītāji. Fluorescences mikroskopija.

Rīsi. 30. Fotoattēlā Yersinia pestis kultūra.
Imunitāte pret mēri
Antivielas pret mēra patogēna ievadīšanu veidojas diezgan vēlīnā slimības attīstības stadijā. Imunitāte pēc slimības nav ilga un nav saspringta. Ir atkārtoti slimības gadījumi, kas norit tikpat smagi kā pirmais.
mēra ārstēšana
Pirms ārstēšanas uzsākšanas pacients tiek hospitalizēts atsevišķā kastē. Slimnieku apkalpojošais medicīnas personāls ir ģērbies īpašā pretmēra uzvalkā.
Antibakteriāla ārstēšana
Antibakteriālā ārstēšana sākas pēc pirmajām slimības pazīmēm un izpausmēm. No antibiotikām priekšroka tiek dota aminoglikozīdu grupas (streptomicīna), tetraciklīna grupas (vibromicīna, morfociklīna), fluorhinolonu grupas (ciprofloksacīna), ansamicīna grupas (rifampicīna) antibakteriālajiem līdzekļiem. Amfenikola grupas antibiotika (kortrimoksazols) ir pierādījusi sevi slimības ādas formas ārstēšanā. Septiskās slimības formās ir ieteicama antibiotiku kombinācija. Antibiotiku terapijas kurss ir vismaz 7-10 dienas.
Ārstēšana, kas vērsta uz dažādiem patoloģiskā procesa attīstības posmiem
Patoģenētiskās terapijas mērķis ir samazināt intoksikācijas sindromu, izvadot toksīnus no pacienta asinīm.
- Tiek parādīta svaigi saldētas plazmas, olbaltumvielu preparātu, reopoliglucīna un citu zāļu ievadīšana kombinācijā ar piespiedu diurēzi.
- Mikrocirkulācijas uzlabošanos panāk, lietojot trental kombinācijā ar salkoserilu vai pikamilonu.
- Attīstoties asinsizplūdumiem, nekavējoties tiek veikta plazmaferēze, lai apturētu diseminētās intravaskulārās koagulācijas sindromu.
- Kad spiediens pazeminās, tiek nozīmēts dopamīds. Šis stāvoklis norāda uz sepses vispārināšanu un attīstību.
Simptomātiska ārstēšana
Simptomātiskā ārstēšana ir vērsta uz mēra izpausmju (simptomu) nomākšanu un likvidēšanu un rezultātā pacienta ciešanu atvieglošanu. Tā mērķis ir novērst sāpes, klepu, elpas trūkumu, nosmakšanu, tahikardiju utt.
Pacients tiek uzskatīts par veselu, ja ir izzuduši visi slimības simptomi un iegūti 3 negatīvi bakterioloģiskās izmeklēšanas rezultāti.
Pret epidēmijas pasākumi
Mēra pacienta identificēšana ir signāls tūlītējai rīcībai, kas ietver:
- karantīnas pasākumu veikšana;
- tūlītēja pacienta izolēšana un dežurantu profilaktiskā antibakteriālā ārstēšana;
- dezinfekcija slimības fokusā;
- to personu vakcinācija, kuras ir saskarē ar pacientu.
Pēc vakcinācijas ar pretmēra vakcīnu imunitāte saglabājas gadu. Atkārtoti vakcinēts pēc 6 mēnešiem. atkārtotas inficēšanās riskam pakļautās personas: gani, mednieki, laukstrādnieki un pretmēra iestāžu darbinieki.

Rīsi. 31. Fotoattēlā mediķu brigāde ietērpta pretmēra uzvalkos.
Slimības prognoze
Mēra prognoze ir atkarīga no šādiem faktoriem:
- slimības formas
- uzsāktās ārstēšanas savlaicīgums,
- visa medikamentozās un nemedikamentozās ārstēšanas arsenāla pieejamība.
Vislabvēlīgākā prognoze pacientiem ar limfmezglu bojājumiem. Mirstība šajā slimības formā sasniedz 5%. Slimības septiskajā formā mirstība sasniedz 95%.
Mēris ir, un pat lietojot visas nepieciešamās zāles un manipulācijas, slimība bieži beidzas ar pacienta nāvi. Mēra patogēni dabā pastāvīgi cirkulē, un tos nevar pilnībā iznīcināt un kontrolēt. Mēra simptomi ir dažādi un atkarīgi no slimības formas. Visizplatītākā ir mēra buboņu forma.
Sadaļas "Īpaši bīstamas infekcijas" rakstiPopulārākais
- Kas ir mēris
- Kas izraisa mēri
- Mēris Simptomi
- Mēra diagnostika
- Mēra ārstēšana
- Mēra profilakse
Kas ir mēris
Mēris- akūta, īpaši bīstama zoonotiski transmisīva infekcija ar smagu intoksikāciju un serozi-hemorāģisku iekaisumu limfmezglos, plaušās un citos orgānos, kā arī iespējamu sepses attīstību.Īsa vēsturiska informācija
Cilvēces vēsturē nav nevienas citas tādas infekcijas slimības, kas izraisītu tik milzīgus postījumus un iedzīvotāju mirstību kā mēris. Kopš seniem laikiem ir saglabājusies informācija par mēra slimību, kas cilvēkiem notika epidēmiju veidā ar lielu nāves gadījumu skaitu. Tiek atzīmēts, ka mēra epidēmijas attīstījās kontaktu ar slimiem dzīvniekiem rezultātā. Reizēm slimības izplatība bija pandēmijas raksturs. Ir zināmas trīs mēra pandēmijas. Pirmā, kas pazīstama kā "Justiniāna mēris", plosījās Ēģiptē un Austrumromas impērijā 527.-565.gadā. Otrā, ko sauca par "lielo" vai "melno" nāvi, 1345.-1350. pārņēma Krimu, Vidusjūru un Rietumeiropu; šī postošākā pandēmija prasīja aptuveni 60 miljonus dzīvību. Trešā pandēmija sākās 1895. gadā Honkongā, pēc tam izplatījās Indijā, kur nomira vairāk nekā 12 miljoni cilvēku. Pašā sākumā tika veikti svarīgi atklājumi (izdalīts patogēns, pierādīta žurku loma mēra epidemioloģijā), kas ļāva organizēt profilaksi uz zinātniskiem pamatiem. Mēra izraisītāju atklāja G.N. Minkhs (1878) un neatkarīgi no viņa A. Jersens un S. Kitazato (1894). Kopš 14. gadsimta mēris vairākkārt ir apmeklējis Krieviju epidēmiju veidā. Strādājot pie uzliesmojumiem, lai novērstu slimības izplatību un ārstētu pacientus, Krievijas zinātnieki D.K. Zabolotnijs, N.N. Klodņickis, I.I. Mečņikovs, N.F. Gamaleja un citi.20. gadsimtā N.N. Žukovs-Verežņikovs, E.I. Korobkova un G.P. Rudņevs izstrādāja mēra slimnieku patoģenēzes, diagnostikas un ārstēšanas principus, kā arī radīja pretmēra vakcīnu.
Kas izraisa mēri
Izraisītājs ir gramnegatīva nekustīga fakultatīva anaerobā baktērija Y. pestis no Enterobacteriaceae dzimtas Yersinia ģints. Daudzu morfoloģisko un bioķīmisko īpašību ziņā mēra bacilis ir līdzīgs pseidotuberkulozes, jersiniozes, tularēmijas un pasterelozes patogēniem, kas izraisa smagas slimības gan grauzējiem, gan cilvēkiem. Tam raksturīgs izteikts polimorfisms, raksturīgākie ir olveida stieņi, kas krāsojas bipolāri.Ir vairākas patogēna pasugas, atšķirīgas pēc virulences. Aug uz tradicionālajām barotnēm, kas papildinātas ar hemolizētām asinīm vai nātrija sulfītu, lai stimulētu augšanu. Satur vairāk nekā 30 antigēnus, ekso- un endotoksīnus. Kapsulas aizsargā baktērijas no polimorfonukleāro leikocītu uzsūkšanās, un V- un W-antigēni aizsargā tās no līzes fagocītu citoplazmā, kas nodrošina to intracelulāro vairošanos. Mēra izraisītājs labi saglabājas slimnieku ekskrementos un vides objektos (bubo strutas saglabājas 20-30 dienas, cilvēku, kamieļu, grauzēju līķos - līdz 60 dienām), bet ir ļoti jutīgs pret saules gaismu, atmosfēras skābeklis, paaugstināta temperatūra, vides reakcijas (īpaši skābe), ķīmiskās vielas (tostarp dezinfekcijas līdzekļi). Sublimāta iedarbībā atšķaidījumā 1:1000 tas nomirst 1-2 minūtēs. Tas pacieš zemu temperatūru, sasalšanu.
Slims cilvēks noteiktos apstākļos var kļūt par infekcijas avotu: attīstoties pneimoniskajam mēram, tiešā saskarē ar strutojošu mēra bubo saturu, kā arī blusu infekcijas rezultātā pacientam ar mēra septicēmiju. No mēra mirušo cilvēku līķi bieži vien ir tiešs citu cilvēku inficēšanās cēlonis. Īpaši bīstami ir pacienti ar pneimoniju.
Pārneses mehānisms daudzveidīgas, visbiežāk pārnēsājamas, bet iespējamas arī gaisa pilienu (ar mēra plaušu formām, infekciju laboratorijā). Patogēna pārnēsātāji ir blusas (apmēram 100 sugas) un daži ērču veidi, kas atbalsta epizootijas procesu dabā un pārnes patogēnu uz sinantropiskiem grauzējiem, kamieļiem, kaķiem un suņiem, kas var pārnēsāt inficētas blusas uz cilvēku dzīvesvietu. Cilvēks inficējas ne tik daudz ar blusas kodumu, bet gan pēc tam, kad ierīvē tās fekālijas vai iebarošanas laikā atgrūdušās masas ādā. Baktērijas, kas vairojas blusu zarnās, izdala koagulāzi, kas veido “korķi” (mēra bloku), kas neļauj asinīm iekļūt tās ķermenī. Izsalkuša kukaiņa mēģinājumus veikt asinssūkšanu pavada inficēto masu regurgitācija uz ādas virsmas koduma vietā. Šīs blusas ir izsalkušas un bieži mēģina sūkt dzīvnieka asinis. Blusu lipīgums saglabājas vidēji apmēram 7 nedēļas un saskaņā ar dažiem avotiem - līdz 1 gadam.
Iespējama saskare (caur bojātu ādu un gļotādu), griežot līķus un apstrādājot nokautu inficēto dzīvnieku (zaķu, lapsu, saigu, kamieļu uc) ādas un pārtikas (ēdot to gaļu) inficēšanās ar mēri.
Cilvēku dabiskā uzņēmība ir ļoti augsta, absolūta visās vecuma grupās un pret jebkuru infekcijas ceļu. Pēc saslimšanas veidojas relatīvā imunitāte, kas nepasargā no atkārtotas inficēšanās. Atkārtoti slimības gadījumi nav nekas neparasts, un tie nav mazāk smagi kā primārie.
Galvenās epidemioloģiskās pazīmes. Dabiskie mēra perēkļi aizņem 6-7% no zemes platības un ir reģistrēti visos kontinentos, izņemot Austrāliju un Antarktīdu. Katru gadu pasaulē tiek reģistrēti vairāki simti cilvēku saslimšanas ar mēri. NVS valstīs ir identificēti 43 dabiskā mēra perēkļi ar kopējo platību vairāk nekā 216 miljoni hektāru, kas atrodas līdzenumos (stepēs, pustuksnešos, tuksnesī) un augstkalnu reģionos. Ir divu veidu dabiskie perēkļi: "savvaļas" perēkļi un žurku mēra perēkļi. Dabiskajos perēkļos mēris izpaužas kā epizootija starp grauzējiem un zaķveidīgajiem. Infekcija no ziemā guļošajiem grauzējiem (murkšķiem, zemes vāverēm u.c.) notiek siltajā sezonā, savukārt no ziemā neguļošiem grauzējiem un zaķiem (peleņiem, pīķiem u.c.) infekcijai ir divi sezonas maksimumi, ar ko saistīta ar vaislas periodiem dzīvniekiem. Vīrieši profesionālās darbības dēļ slimo biežāk nekā sievietes un uzturas dabiskajā mēra fokusā (pārmitināšana, medības). Antropurgiskajos perēkļos melnās un pelēkās žurkas spēlē infekcijas rezervuāra lomu. Mēra buboņu un pneimonisko formu epidemioloģijai ir būtiskas atšķirības svarīgākajās pazīmēs. Buboņu mēri raksturo salīdzinoši lēns saslimšanas pieaugums, savukārt pneimoniskais mēris, pateicoties vieglai baktēriju pārnešanai, var izplatīties īsā laikā. Pacienti ar mēra buboņu formu ir nedaudz lipīgi un praktiski neinfekciozi, jo viņu izdalījumi nesatur patogēnus, un materiālā no atvērtajām bubojām to ir maz vai vispār nav. Kad slimība pāriet septiskā formā, kā arī, ja buboņu formu sarežģī sekundāra pneimonija, kad patogēns var tikt pārnests ar gaisa pilienu palīdzību, attīstās smagas primārā plaušu mēra epidēmijas ar ļoti augstu lipīgumu. Parasti pneimoniskais mēris seko buboniskajam, izplatās kopā ar to un ātri kļūst par vadošo epidemioloģisko un klīnisko formu. Pēdējā laikā intensīvi tiek attīstīta doma, ka mēra patogēns ilgstoši var atrasties augsnē nekultivētā stāvoklī. Primārā grauzēju infekcija šajā gadījumā var rasties, rokot bedrītes inficētajās augsnes vietās. Šī hipotēze balstās gan uz eksperimentāliem pētījumiem, gan novērojumiem par patogēna meklēšanas neefektivitāti starp grauzējiem un to blusām starpepizootijas periodos.
Patoģenēze (kas notiek?) mēra laikā
Cilvēka adaptīvie mehānismi praktiski nav pielāgoti, lai pretotos mēra baciļu ievešanai un attīstībai organismā. Tas ir saistīts ar to, ka mēra bacilis ļoti ātri vairojas; baktērijas lielos daudzumos ražo caurlaidības faktorus (neiraminidāzi, fibrinolizīnu, pesticīnu), antifagīnus, kas nomāc fagocitozi (F1, HMWP, V / W-Ar, PH6-Ag), kas veicina ātru un masīvu limfogēnu un hematogēnu izplatīšanos, galvenokārt mononukleāros. fagocītu sistēma ar sekojošu aktivizēšanu. Masīva antigenēmija, iekaisuma mediatoru, tostarp šokogēno citokīnu, izdalīšanās izraisa mikrocirkulācijas traucējumu (DIC) attīstību, kam seko infekciozi toksisks šoks.
Slimības klīnisko ainu lielā mērā nosaka patogēna ievadīšanas vieta, kas iekļūst caur ādu, plaušām vai kuņģa-zarnu traktā.
Mēra patoģenēzes shēma ietver trīs posmus. Pirmkārt, patogēns no ievadīšanas vietas limfogēnā veidā izplatās limfmezglos, kur tas uzkavējas īsu laiku. Šajā gadījumā veidojas mēra bubo, attīstoties iekaisīgām, hemorāģiskām un nekrotiskām izmaiņām limfmezglos. Tad baktērijas ātri nonāk asinsritē. Bakterēmijas stadijā attīstās smaga toksikoze ar asins reoloģisko īpašību izmaiņām, mikrocirkulācijas traucējumiem un hemorāģiskām izpausmēm dažādos orgānos. Un, visbeidzot, pēc tam, kad patogēns pārvar retikulohistiocītisko barjeru, tas izplatās dažādos orgānos un sistēmās, attīstoties sepsei.
Mikrocirkulācijas traucējumi izraisa izmaiņas sirds muskuļos un asinsvados, kā arī virsnieru dziedzeros, kas izraisa akūtu sirds un asinsvadu mazspēju.
Ar aerogēno infekcijas ceļu tiek ietekmētas alveolas, tajās attīstās iekaisuma process ar nekrozes elementiem. Sekojošo bakterēmiju pavada intensīva toksikoze un septisku-hemorāģisku izpausmju attīstība dažādos orgānos un audos.
Antivielu reakcija mēra gadījumā ir vāja un veidojas slimības vēlīnās stadijās.
Mēris Simptomi
Inkubācijas periods ir 3-6 dienas (ar epidēmijām vai septiskām formām tas tiek samazināts līdz 1-2 dienām); maksimālais inkubācijas periods ir 9 dienas.
Raksturīgs akūts slimības sākums, kas izteikts ar strauju ķermeņa temperatūras paaugstināšanos līdz lieliem skaitļiem ar milzīgu drebuļu un smagas intoksikācijas attīstību. Tipiskas pacientu sūdzības par sāpēm krustu kaulā, muskuļos un locītavās, galvassāpēm. Ir vemšana (bieži asiņaina), mokošas slāpes. No pirmajām slimības stundām attīstās psihomotorais uzbudinājums. Pacienti ir nemierīgi, pārlieku aktīvi, cenšas aizbēgt ("skrien kā traki"), viņiem ir halucinācijas, delīrijs. Runa kļūst neskaidra, gaita nestabila. Retos gadījumos letarģija, apātija un nespēks sasniedz tādu pakāpi, ka pacients nevar piecelties no gultas. Ārēji tiek atzīmēta sejas hiperēmija un pietūkums, sklēras injekcija. Uz sejas ir ciešanu vai šausmu izpausme ("mēra maska"). Smagākos gadījumos uz ādas ir iespējami hemorāģiski izsitumi. Ļoti raksturīgas slimības pazīmes ir mēles sabiezējums un mēles pārklājums ar biezu baltu pārklājumu (“krīta mēle”). No sirds un asinsvadu sistēmas puses tiek atzīmēta izteikta tahikardija (līdz embriokardijai), aritmija un progresējoša asinsspiediena pazemināšanās. Pat ar vietējām slimības formām attīstās tahipneja, kā arī oligūrija vai anūrija.
Šī simptomatoloģija izpaužas, it īpaši sākotnējā periodā, visos mēra veidos.
Saskaņā ar mēra klīnisko klasifikāciju, ko ierosināja G.P. Rudņevs (1970), izšķir lokālās slimības formas (ādas, buboņu, ādas-buboņu), ģeneralizētas formas (primārā septiskā un sekundārā septiskā), ārēji izplatītās formas (primārā plaušu, sekundārā plaušu un zarnu trakta).
ādas forma. Raksturīga ar karbunkula veidošanos patogēna ievadīšanas vietā. Sākotnēji uz ādas parādās asi sāpīga pustula ar tumši sarkanu saturu; tas ir lokalizēts uz tūskas zemādas audiem, un to ieskauj infiltrācijas un hiperēmijas zona. Pēc pustulas atvēršanas veidojas čūla ar dzeltenīgu dibenu, kurai ir tendence palielināties. Nākotnē čūlas dibens ir pārklāts ar melnu kreveli, pēc kura noraidīšanas veidojas rētas.
buboņu forma. Visizplatītākā mēra forma. Raksturīga ir limfmezglu sakāve, reģionālā attiecībā pret patogēna ievadīšanas vietu - cirkšņa, retāk paduses un ļoti reti dzemdes kakla. Parasti buboes ir vienreizējas, retāk vairākas. Uz smagas intoksikācijas fona parādās sāpes bubo turpmākās lokalizācijas zonā. Pēc 1-2 dienām var sataustīt stipri sāpīgus limfmezglus, kas vispirms ir cietas konsistences, bet pēc tam mīkstina un kļūst pastveida. Mezgli saplūst vienā konglomerātā, neaktīvi periadenīta klātbūtnes dēļ, svārstās palpējot. Slimības maksimuma ilgums ir aptuveni nedēļa, pēc tam sākas atveseļošanās periods. Limfmezgli var spontāni izzust vai izčūloties un sklerozi izraisīt serozi-hemorāģisku iekaisumu un nekrozi.
Ādas-buboņu forma. Apzīmē ādas bojājumu un limfmezglu izmaiņu kombināciju.
Šīs lokālās slimības formas var progresēt līdz sekundārai mēra sepsi un sekundārai pneimonijai. To klīniskās īpašības attiecīgi neatšķiras no mēra primārās septiskās un primārās plaušu formas.
Primārā septiskā forma. Tas notiek pēc īsa 1-2 dienu inkubācijas perioda, un to raksturo zibens strauja intoksikācijas attīstība, hemorāģiskas izpausmes (asiņošana ādā un gļotādās, kuņģa-zarnu trakta un nieru asiņošana) un strauja klīniskā attēla veidošanās. infekciozi toksisks šoks. Bez ārstēšanas 100% gadījumu ir letāls.
Primārā plaušu forma. Attīstās ar aerogēnu infekciju. Inkubācijas periods ir īss, no vairākām stundām līdz 2 dienām. Slimība sākas akūti ar mēri raksturīgā intoksikācijas sindroma izpausmēm. 2-3 slimības dienā parādās stiprs klepus, asas sāpes krūtīs, elpas trūkums. Klepu pavada vispirms stiklveida ķermeņa izdalīšanās, pēc tam šķidra, putojoša, asiņaina krēpas. Fiziskie dati no plaušām ir maz, rentgenogrammā tiek konstatētas fokālās vai lobāras pneimonijas pazīmes. Palielinās sirds un asinsvadu mazspēja, kas izpaužas kā tahikardija un progresējoša asinsspiediena pazemināšanās, cianozes attīstība. Termināla stadijā pacientiem vispirms attīstās miegains stāvoklis, ko papildina pastiprināta aizdusa un hemorāģiskas izpausmes petehiju vai plašu asiņošanu veidā, un pēc tam rodas koma.
zarnu forma. Uz intoksikācijas sindroma fona pacientiem rodas asas sāpes vēderā, atkārtota vemšana un caureja ar tenesmu un bagātīgu gļotu-asiņainu izkārnījumu. Tā kā zarnu izpausmes var novērot arī citos slimības veidos, vēl nesen jautājums par zarnu mēra pastāvēšanu kā neatkarīgu formu, kas acīmredzot ir saistīts ar zarnu infekciju, joprojām ir pretrunīgs.
Diferenciāldiagnoze
Ādas, buboņu un ādas-buboņu mēra formas jānošķir no tularēmijas, karbunkuliem, dažādām limfadenopātijām, plaušu un septiskām formām - no plaušu iekaisuma slimībām un sepses, tostarp meningokoku etioloģijas.
Visās mēra formās jau sākotnējā periodā satraucošas ir strauji augošas smagas intoksikācijas pazīmes: augsta ķermeņa temperatūra, milzīgi drebuļi, vemšana, mokošas slāpes, psihomotorisks uzbudinājums, motorisks nemiers, delīrijs un halucinācijas. Pārbaudot pacientus, uzmanība tiek pievērsta neskaidrai runai, trīcošai gaitai, pietūkušai hiperēmiskai sejai ar sklēras injekciju, ciešanu vai šausmu izpausmi (“mēra maska”), “krīta mēli”. Sirds un asinsvadu nepietiekamības pazīmes, tahipnoja strauji pieaug, progresē oligūrija.
Ādas, buboņu un ādas-buboņu mēra formām raksturīgas stipras sāpes bojājuma vietā, karbunkula attīstības stadijas (pustula - čūla - melns krevele - rēta), izteiktas periadenīta parādības mēra veidošanās laikā. bubo.
Plaušu un septiskās formas izceļas ar zibens ātru smagas intoksikācijas attīstību, izteiktām hemorāģiskā sindroma izpausmēm un infekciozi toksisku šoku. Kad tiek skartas plaušas, tiek novērotas asas sāpes krūtīs un spēcīgs klepus, stiklveida ķermeņa atdalīšanās un pēc tam šķidras, putojošas, asiņainas krēpas. Trūcīgie fiziskie dati neatbilst vispārējam ārkārtīgi sarežģītajam stāvoklim.
Mēra diagnostika
Laboratorijas diagnostika
Pamatojoties uz mikrobioloģisko, imunoseroloģisko, bioloģisko un ģenētisko metožu izmantošanu. Hemogrammā tiek atzīmēta leikocitoze, neitrofilija ar nobīdi pa kreisi, ESR palielināšanās. Patogēna izolēšana tiek veikta specializētās režīma laboratorijās darbam ar īpaši bīstamu infekciju patogēniem. Pētījumi tiek veikti, lai apstiprinātu klīniski izteiktus slimības gadījumus, kā arī izmeklētu cilvēkus ar drudzi, kuri ir infekcijas fokusā. Materiāls no slimiem un mirušiem tiek pakļauts bakterioloģiskai izmeklēšanai: punktos no bubo un karbunkuliem, čūlu izdalīšanās, krēpas un gļotas no orofarneksa, asinis. Pasāža tiek veikta laboratorijas dzīvniekiem (jūrascūciņām, baltajām pelēm), kuri mirst 5.-7. dienā pēc inficēšanās.
No seroloģiskajām metodēm izmanto RNGA, RNAT, RNAG un RTPGA, ELISA.
Pozitīvie PCR rezultāti 5-6 stundas pēc tā iestatīšanas norāda uz specifiskas mēra mikroba DNS klātbūtni un apstiprina provizorisko diagnozi. Galīgais slimības mēra etioloģijas apstiprinājums ir patogēna tīrkultūras izdalīšana un identificēšana.
Mēra ārstēšana
Mēra slimniekus ārstē tikai stacionāros apstākļos. Medikamentu izvēle etiotropai terapijai, to devas un shēmas nosaka slimības formu. Etiotropās terapijas kurss visām slimības formām ir 7-10 dienas. Šajā gadījumā piesakieties:
ādas formā - kotrimoksazols 4 tabletes dienā;
buboniskā formā - levomicetīns devā 80 mg / kg / dienā un tajā pašā laikā streptomicīns devā 50 mg / kg / dienā; zāles tiek ievadītas intravenozi; tetraciklīns ir arī efektīvs;
plaušu un septiskās slimības formās hloramfenikola un streptomicīna kombinācija tiek papildināta ar doksiciklīna iecelšanu devā 0,3 g / dienā vai tetraciklīnu 4-6 g / dienā iekšķīgi.
Tajā pašā laikā tiek veikta masīva detoksikācijas terapija (svaigi sasaldēta plazma, albumīns, reopoliglucīns, hemodezs, intravenozi kristāloīdu šķīdumi, ekstrakorporālās detoksikācijas metodes), tiek nozīmētas zāles mikrocirkulācijas un reparācijas uzlabošanai (trentāls kombinācijā ar solkoserilu, pikamilonu), forsēšana. diurēze, kā arī sirds glikozīdi, asinsvadu un elpceļu analeptiskie līdzekļi, pretdrudža un simptomātiskie līdzekļi.
Ārstēšanas panākumi ir atkarīgi no terapijas savlaicīguma. Pēc pirmajām aizdomām par mēri, pamatojoties uz klīniskajiem un epidemioloģiskajiem datiem, tiek nozīmētas etiotropās zāles.
Mēra profilakse
Epidemioloģiskā uzraudzība
Profilaktisko pasākumu apjoms, raksturs un virziens nosaka epizootiskās un epidēmijas situācijas prognozi mēra noteikšanai konkrētos dabas perēkļos, ņemot vērā monitoringa datus par saslimstības kustību visās pasaules valstīs. Visām valstīm ir jāziņo PVO par mēri, slimību izplatību, epizootijām grauzēju vidū un infekciju apkarošanas pasākumiem. Valstī ir izstrādāta un darbojas dabiskā mēra perēkļu sertifikācijas sistēma, kas ļāva veikt teritorijas epidemioloģisko zonējumu.
Indikācijas iedzīvotāju profilaktiskai imunizācijai ir mēra epizootija grauzēju vidū, mēra skarto mājdzīvnieku identificēšana un inficēšanās iespējamība slimam cilvēkam. Atkarībā no epidēmijas situācijas vakcinācija tiek veikta stingri noteiktā teritorijā visiem iedzīvotājiem (bez izņēmuma) un selektīvi īpaši apdraudētiem kontingentiem - personām, kurām ir pastāvīga vai īslaicīga saikne ar teritorijām, kurās tiek novērota epizootija (lopkopji, agronomi). , mednieki, piegādātāji, ģeologi, arheologi utt.). d.). Visās ārstniecības iestādēs jābūt noteiktam medikamentu krājumam un personīgās aizsardzības un profilakses līdzekļiem, kā arī personāla brīdināšanas un informācijas vertikālās pārraides shēmai, ja tiek konstatēts mēra slimnieks. Pasākumus, lai novērstu cilvēku inficēšanos ar mēri enzootiskajās teritorijās, personām, kas strādā ar īpaši bīstamu infekciju patogēniem, kā arī novērstu infekcijas izplatīšanos ārpus perēkļiem uz citiem valsts reģioniem, veic pretmēra un citu veselības aizsardzības līdzekļi. aprūpes iestādes.
Aktivitātes epidēmijas fokusā
Kad parādās mēra slimnieks vai ir aizdomas par šo infekciju, tiek veikti steidzami pasākumi, lai lokalizētu un likvidētu fokusu. Teritorijas, kurā tiek ieviesti atsevišķi ierobežojoši pasākumi (karantīna), robežas tiek noteiktas, pamatojoties uz konkrēto epidemioloģisko un epizootoloģisko situāciju, iespējamiem aktīvajiem infekcijas pārnešanas faktoriem, sanitārajiem un higiēnas apstākļiem, iedzīvotāju migrācijas intensitāti un transporta saiknēm ar citām teritorijām. Visu mēra fokusā esošo darbību vispārējo vadību veic Ārkārtas pretepidēmijas komisija. Tajā pašā laikā tiek stingri ievērots pretepidēmijas režīms, izmantojot pretmēra tērpus. Karantīna tiek ieviesta ar Ārkārtas pretepidemioloģiskās komisijas lēmumu, aptverot visu uzliesmojuma teritoriju.
Mēra pacienti un pacienti ar aizdomām par šo slimību tiek stacionēti speciāli organizētās slimnīcās. Mēra slimnieka transportēšana jāveic saskaņā ar spēkā esošajiem sanitārajiem noteikumiem par bioloģisko drošību. Pacienti ar buboņu mēri tiek ievietoti vairākās vietās nodaļā, pacienti ar plaušu formu - tikai atsevišķās nodaļās. Pacientus ar buboņu mēri izraksta ne agrāk kā 4 nedēļas, ar plaušu – ne agrāk kā 6 nedēļas no klīniskās atveseļošanās dienas un negatīviem bakterioloģiskās izmeklēšanas rezultātiem. Pēc pacienta izrakstīšanas no slimnīcas viņam tiek noteikta medicīniskā novērošana 3 mēnešus.
Kurtuvē tiek veikta pašreizējā un galīgā dezinfekcija. Personas, kuras saskārušās ar mēra slimniekiem, līķiem, inficētām lietām, piedalījušās slima dzīvnieka piespiedu kaušanā u.tml., ir pakļautas izolācijai un mediķu uzraudzībai (6 diennaktis). Ar pneimonisko mēri visām personām, kuras varētu inficēties, tiek veikta individuāla izolācija (6 dienu laikā) un antibiotiku profilakse (streptomicīns, rifampicīns utt.).
Pie kuriem ārstiem jāgriežas, ja jums ir mēris
Infekcionists
Akcijas un īpašie piedāvājumi
medicīnas ziņas
14.11.2019
Speciālisti ir vienisprātis, ka nepieciešams piesaistīt sabiedrības uzmanību sirds un asinsvadu slimību problēmām. Dažas no tām ir reti sastopamas, progresējošas un grūti diagnosticējamas. Tie ietver, piemēram, transtiretīna amiloido kardiomiopātiju.
25.04.2019Tuvojas garā nedēļas nogale, un daudzi krievi dosies atvaļinājumā ārpus pilsētas. Nebūs lieki zināt, kā pasargāt sevi no ērču kodumiem. Temperatūras režīms maijā veicina bīstamu kukaiņu aktivizēšanos ...
05.04.2019
Saslimstība ar garo klepu Krievijas Federācijā 2018. gadā (salīdzinot ar 2017. gadu) gandrīz dubultojās1, tostarp bērniem līdz 14 gadu vecumam. Kopējais reģistrēto garā klepus gadījumu skaits janvārī-decembrī palielinājies no 5415 gadījumiem 2017. gadā līdz 10 421 gadījumiem šajā pašā periodā 2018. gadā. Saslimstība ar garo klepu ir nepārtraukti pieaugusi kopš 2008. gada...
Medicīnas raksti
Gandrīz 5% no visiem ļaundabīgajiem audzējiem ir sarkomas. Tiem ir raksturīga augsta agresivitāte, strauja hematogēna izplatīšanās un tendence uz recidīvu pēc ārstēšanas. Dažas sarkomas attīstās gadiem ilgi, neko neuzrādot...
Vīrusi ne tikai lidinās gaisā, bet var nokļūt arī uz margām, sēdekļiem un citām virsmām, saglabājot savu aktivitāti. Tāpēc, ceļojot vai sabiedriskās vietās, ieteicams ne tikai izslēgt saziņu ar citiem cilvēkiem, bet arī izvairīties no ...
Atgriezt labu redzi un uz visiem laikiem atvadīties no brillēm un kontaktlēcām ir daudzu cilvēku sapnis. Tagad to var ātri un droši pārvērst par realitāti. Jaunas iespējas lāzera redzes korekcijai paver pilnīgi bezkontakta Femto-LASIK tehnika.
Kosmētikas līdzekļi, kas paredzēti mūsu ādas un matu kopšanai, patiesībā var nebūt tik droši, kā mēs domājam.
Slimību mēris, ar ko cilvēce saskārās aptuveni pirms pusotra tūkstoša gadu, iepriekš izraisīja plašus slimības uzliesmojumus, prasot desmitiem un simtiem miljonu dzīvību. Nežēlīgāka un postošāka vēsture nezina, un līdz šim, neskatoties uz medicīnas attīstību, ar to līdz galam nav izdevies tikt galā.
Kas ir mēris?
Mēris ir cilvēku slimība, kurai ir dabiskas fokusa infekcijas raksturs, kas daudzos gadījumos beidzas ar nāvi. Šī ir ļoti lipīga patoloģija, un uzņēmība pret to ir universāla. Pēc pārnestā un izārstētā mēra stabila imunitāte neveidojas, tas ir, pastāv atkārtotas inficēšanās risks (tomēr otrreiz slimība ir nedaudz vieglāka).
Precīza slimības nosaukuma izcelsme nav noskaidrota, savukārt vārds "mēris" turku valodā nozīmē "apaļš, pumpis", no grieķu valodas - "vārpta", no latīņu - "sitiens, brūce". Senajos un mūsdienu zinātniskajos avotos var atrast tādu definīciju kā buboņu mēra slimība. Tas ir saistīts ar faktu, ka viena no slimības pazīmēm ir bubo - noapaļots pietūkums iekaisušajā zonā. Šajā gadījumā ir arī citi infekcijas veidi, bez burbuļu veidošanās.

Mēris ir izraisītājs
Ilgu laiku nebija skaidrs, kas izraisa buboņu mēri, patogēns tika atklāts un saistīts ar slimību tikai 19. gadsimta beigās. Izrādījās, ka tā ir gramnegatīva baktērija no enterobaktēriju dzimtas – mēra bacillus (Yersinia pestis). Patogēns ir labi izpētīts, ir noteiktas vairākas tā pasugas un ir konstatētas šādas pazīmes:
- var būt dažāda forma - no pavedienveida līdz sfēriskam;
- ilgstoša dzīvotspējas saglabāšana slimu cilvēku izrakstīšanā;
- laba tolerance pret zemām temperatūrām, sasalšanu;
- augsta jutība pret dezinfekcijas līdzekļiem, saules gaismu, vides skābu reakciju, paaugstinātu temperatūru;
- satur apmēram trīsdesmit antigēnu struktūru, atbrīvo endo- un eksotoksīnus.
Mēris – kā baktērijas nonāk cilvēka organismā
Ir svarīgi zināt, kā mēris tiek pārnests no cilvēka uz cilvēku, kā arī no citām dzīvām būtnēm. Mēra bacilis cirkulē dabiskos infekcijas perēkļos pārnēsātāju organismos, pie kuriem pieder savvaļas grauzēji (gruntsvāveres, murkšķi, pīles), pelēkās un melnās žurkas, mājas peles, kaķi, zaķi, kamieļi. Slimības izraisītāju pārnēsātāji (izplatītāji) ir dažāda veida blusas un vairāku veidu asinis sūcošās ērces, kuras inficējas ar slimības izraisītāju, barojoties ar slimiem dzīvniekiem, kuru asinīs satur mēra bacili.
Atšķirt patogēna pārnešanu caur blusām no dzīvnieku pārnēsātājiem uz cilvēkiem un no cilvēka uz cilvēku. Mēs uzskaitām iespējamos veidus, kā mēris nonāk cilvēka ķermenī:
- Pārnēsājams- iekļūšana asinsritē pēc inficēta kukaiņa koduma.
- Sazināties- saskaroties ar inficētu dzīvnieku ķermeņiem personai, kurai uz ādas vai gļotādām ir mikrotraumas (piemēram, griežot līķus, apstrādājot ādas).
- Pārtikas- caur kuņģa-zarnu trakta gļotādu, ēdot slimu dzīvnieku gaļu, kas nav pietiekami termiski apstrādāta, vai citus piesārņotus produktus.
- Sazinieties ar mājsaimniecību- pieskaroties slimam cilvēkam, saskaroties ar viņa bioloģiskajiem šķidrumiem, lietojot traukus, personīgās higiēnas priekšmetus utt.
- Aerosols- no cilvēka uz cilvēku caur elpceļu gļotādām klepojot, šķaudot, cieši sarunājoties.

Mēris – simptomi cilvēkiem
Patogēna ievadīšanas vieta ir atkarīga no tā, kāda slimības forma attīstīsies, ar kuru orgānu sakāvi, ar kādām izpausmēm. Izšķir šādas galvenās cilvēku mēra formas:
- buboņu;
- plaušu;
- septisks;
- zarnu.
Turklāt ir tādas retas patoloģijas formas kā ādas, rīkles, meningeāla, asimptomātiska, abortīva. Mēra slimības inkubācijas periods ir no 3 līdz 6 dienām, dažreiz - 1-2 dienas (ar primāru plaušu vai septisku formu) vai 7-9 dienas (vakcinētiem vai jau atveseļotiem pacientiem). Visām formām raksturīgs pēkšņs sākums ar smagiem simptomiem un intoksikācijas sindromu, kas izpaužas šādi:
- augsta ķermeņa temperatūra;
- drebuļi;
- galvassāpes;
- muskuļu un locītavu sāpes;
- slikta dūša;
- vemšana;
- smags vājums.
Slimībai attīstoties, mainās pacienta izskats: seja kļūst pietūkusi, hiperēmiska, acu baltumi kļūst sarkani, lūpas un mēle kļūst sausi, zem acīm parādās tumši loki, seja pauž bailes, šausmas ("mēra maska") ). Nākotnē pacientam tiek traucēta apziņa, runa kļūst nesalasāma, tiek traucēta kustību koordinācija, parādās delīrijs un halucinācijas. Turklāt atkarībā no mēra formas attīstās specifiski bojājumi.
Buboņu mēris - simptomi
Statistika liecina, ka buboņu mēris ir visizplatītākais slimības veids, kas attīstās 80% inficēto, patogēnajai baktērijai izkļūstot cauri gļotādām un ādai. Šajā gadījumā infekcija izplatās pa limfātisko sistēmu, izraisot cirkšņa limfmezglu, retos gadījumos paduses vai dzemdes kakla limfmezglu bojājumus. Iegūtie bubo ir vienreizēji un vairāki, to izmērs var svārstīties no 3 līdz 10 cm, un to attīstībā tie bieži iziet vairākus posmus:

Pneimoniskais mēris
Šī forma tiek diagnosticēta 5-10% pacientu, savukārt mēris attīstās pēc aerogēnas infekcijas (primārā) vai kā komplikācija pēc buboniskās formas (sekundārā). Šī ir visbīstamākā šķirne, un specifiskās mēra pazīmes cilvēkiem šajā gadījumā tiek novērotas aptuveni 2-3 dienas pēc akūtu intoksikācijas simptomu parādīšanās. Izraisošais līdzeklis ietekmē plaušu alveolu sienas, izraisot nekrotiskas parādības. Galvenās iezīmes ir:
- ātra elpošana, elpas trūkums;
- klepus;
- krēpu sekrēcija - sākumā putojoša, caurspīdīga, pēc tam - ar asiņu svītrām;
- sāpes krūtīs;
- tahikardija;
- asinsspiediena pazemināšanās.
septiskā mēra forma
Mēra primārā septiskā forma, kas attīstās, kad asinsritē nonāk masīva mikrobu deva, ir reta, taču tā ir ļoti sarežģīta. Intoksikācijas simptomi rodas zibens ātrumā, jo patogēns izplatās visos orgānos. Ir neskaitāmi asinsizplūdumi ādā un gļotādās, konjunktīvas, zarnu un nieru asiņošana, strauja attīstība. Dažreiz šī forma izpaužas kā citu mēra šķirņu sekundāra komplikācija, kas izpaužas kā sekundāru bubu veidošanās.
Mēra zarnu forma
Ne visi eksperti izdala mēra zarnu šķirni atsevišķi, uzskatot to par vienu no septiskās formas izpausmēm. Kad attīstās zarnu mēris, cilvēkiem tiek reģistrētas šādas slimības pazīmes vispārējās intoksikācijas un drudža fona:
- asas sāpes vēderā;
- atkārtota hematemēze;
- caureja ar asiņainiem izkārnījumiem;
- tenesms - sāpīga vēlme iztukšot zarnas.
Mēris – diagnoze
Mēra diagnostikā nozīmīga loma ir laboratorijas diagnostikai, ko veic ar šādām metodēm:
- seroloģiskās;
- bakterioloģiskā;
- mikroskopisks.
Pētījumiem tiek ņemtas asinis, punktos no bubo, čūlu izdalījumi, krēpas, izdalījumi no orofarneksa, vemšana. Lai pārbaudītu patogēna klātbūtni, atlasīto materiālu var audzēt uz īpašām barotnēm. Turklāt tiek veikta limfmezglu un plaušu rentgenogrāfija. Svarīgi ir konstatēt kukaiņu koduma faktu, saskarsmē ar slimiem dzīvniekiem vai cilvēkiem, apmeklējot mēra endēmiskas vietas.

Mēris - ārstēšana
Ja ir aizdomas vai diagnosticēta patoloģija, pacients steidzami tiek hospitalizēts infekcijas slimnīcā izolētā kastē, no kuras tiek izslēgta tieša gaisa aizplūšana. Mēra ārstēšana cilvēkiem balstās uz šādām darbībām:
- antibiotiku lietošana atkarībā no slimības formas (tetraciklīns, streptomicīns);
- detoksikācijas terapija (Albumīns, Reopoligļukins, Gemodezs);
- zāļu lietošana mikrocirkulācijas un reparācijas uzlabošanai (Trental, Picamilon);
- pretdrudža un simptomātiska terapija;
- uzturošā terapija (vitamīni, sirds zāles);
- - ar septiskiem bojājumiem.
Drudža periodā pacientam jāievēro gultas režīms. Antibiotiku terapija tiek veikta 7-14 dienas, pēc tam tiek noteikti biomateriālu kontroles pētījumi. Pacients tiek izrakstīts pēc pilnīgas atveseļošanās, par ko liecina trīskārša negatīva rezultāta saņemšana. Ārstēšanas panākumi lielā mērā ir atkarīgi no savlaicīgas mēra atklāšanas.
Pasākumi, lai novērstu mēri cilvēka organismā
Lai novērstu infekcijas izplatīšanos, tiek veikti nespecifiski profilakses pasākumi, tostarp:
- informācijas analīze par mēra izplatību dažādās valstīs;
- personu ar aizdomām par patoloģiju identificēšana, izolēšana un ārstēšana;
- transportlīdzekļu dezinfekcija, kas ierodas no mēra nelabvēlīgajiem reģioniem.
Turklāt nemitīgi tiek veikts darbs dabiskajos slimības perēkļos: tiek skaitīti savvaļas grauzēji, izmeklēti tos mēra baktēriju noteikšanai, inficēto īpatņu iznīcināšana un cīņa ar blusām. Ja ciematā tiek atklāts kaut viens pacients, tiek veikti šādi pretepidēmijas pasākumi:
- karantīnas noteikšana ar aizliegumu cilvēkiem iebraukt un izceļot uz vairākām dienām;
- to cilvēku izolēšana, kuri ir bijuši saskarē ar mēra slimniekiem;
- dezinfekcija slimības perēkļos.
Cilvēkiem, kuri ir bijuši saskarē ar mēra slimniekiem, profilaktiskos nolūkos tiek ievadīts pretmēra serums kombinācijā ar antibiotikām. Cilvēka mēra vakcināciju ar dzīvu mēra vakcīnu veic šādos gadījumos:
- uzturas dabiskos infekcijas perēkļos vai gaidāmā izbraukšana uz nelabvēlīgu zonu;
- darba laikā, kas saistīts ar iespējamu saskari ar infekcijas avotiem;
- ar plaši izplatītu infekciju starp dzīvniekiem apmetņu tuvumā.

Mēris - saslimstības statistika
Pateicoties medicīnas attīstībai un starpvalstu preventīvo pasākumu uzturēšanai, mēris reti sastopams plašā mērogā. Senatnē, kad šīs infekcijas zāles netika izgudrotas, mirstība bija gandrīz simts procenti. Tagad šie skaitļi nepārsniedz 5-10%. Tajā pašā laikā tas, cik daudz cilvēku pēdējā laikā pasaulē ir miruši no mēra, var būt tikai satraucoši.
Mēris cilvēces vēsturē
Mēris ir atstājis postošas pēdas cilvēces vēsturē. Par lielākajām epidēmijām tiek uzskatītas:
- "Justiniāna mēris" (551-580), kas sākās Ēģiptē, no kura nomira vairāk nekā 100 miljoni cilvēku;
- no Austrumķīnas atvestā "melnās nāves" epidēmija (XIV gadsimts) Eiropā, kas prasīja aptuveni 40 miljonus dzīvību;
- mēris Krievijā (1654-1655) - apmēram 700 tūkstoši nāves gadījumu;
- mēris Marseļā (1720-1722) - nomira 100 tūkstoši cilvēku;
- mēra pandēmija (19. gs. beigas) Āzijā – nomira vairāk nekā 5 miljoni cilvēku.
Mēris šodien
Buboņu mēris tagad ir sastopams visos kontinentos, izņemot Austrāliju un Antarktīdu. Laika posmā no 2010. līdz 2015.gadam konstatēti vairāk nekā 3 tūkstoši saslimšanas gadījumu, savukārt letāls iznākums novērots 584 inficētajiem. Lielākā daļa gadījumu reģistrēti Madagaskarā (vairāk nekā 2 tūkstoši). Mēra perēkļi konstatēti tādās valstīs kā Bolīvija, ASV, Peru, Kirgizstāna, Kazahstāna, Krievija u.c. Mēra endēmiskie Krievijas reģioni ir: Altaja, Austrumu Urālu reģions, Stavropole, Transbaikalia un Kaspijas zemiene.
